CEC2024 | Erwin Blessing教授:在600例复杂下肢血管再通术中逆行入路的安全性和有效性


2024年10月31日—11月3日,备受瞩目的第十五届中国血管论坛(CEC2024)于北京盛大召开,国内外专家齐聚一堂共襄盛会。本次大会设置知名专家面对面、中青年专家论坛、学术专题讲座,病例直(录)播、外周血管介入前沿与争锋辩论赛、疑难病例大查房、复杂血管疾病、血管外科危重症管理、血管疾病治疗并发症处理及预防、外周器械新技术新疗法、下肢动脉减容规范化应用最新证据深度解读、国际专场@CEC等热点板块,全面展现最新的血管疾病诊疗方法和技术,为广大血管外科医务工作者及同道提供了一场内容丰富、高质量、高水平的学术盛宴。
本次大会期间,汉堡-埃彭多夫大学医院崔进国教授为各位专家同道介绍了《在600例复杂下肢血管再通术中逆行入路的安全性和有效性》。欢迎阅读。
演讲题目:
《在600例复杂下肢血管再通术
中逆行入路的安全性和有效性》
演讲嘉宾:
Erwin Blessing教授
单位:
汉堡-埃彭多夫大学医院
当顺行之路被阻断,
逆行入路成为“破局”关键
对于下肢动脉慢性完全闭塞(CTO)病变,尤其是长段、钙化、合并既往手术史的复杂病例,传统的顺行(前向)导丝开通技术常遭遇“滑梯效应”、无法通过或进入内膜下后难以真腔再入等困境,导致技术失败。
逆行(反向)再通技术 应运而生,成为血管介入医师“武器库”中的重要补充。通过从病变远端(如腘动脉、膝下动脉)逆向穿刺建立通路,或利用侧支循环逆向接近病变,为攻克复杂CTO提供了全新的路径和角度。虽然多中心注册研究已证实其较高的技术成功率和可接受的并发症率,但对于 “哪些患者更容易失败?” 以及 “哪些操作会带来风险?” 等关键临床问题,仍缺乏深入分析。
近期,来自德国汉堡-埃彭多夫大学医院的Erwin Blessing教授团队,分享了他们单中心超过600例复杂下肢逆行再通的前瞻性数据,为我们揭示了技术成功与安全性的关键预测因素。
聚焦“失败”与“风险”的前瞻性探索
这是一项高质量的前瞻性单中心注册研究,旨在深入剖析逆行再通技术的成效与风险。
研究周期:2014年4月至2021年6月
研究对象:604例连续的下肢动脉CTO病例。所有病例均先尝试顺行再通并宣告失败,随后转为逆行再通策略。
术者背景:所有手术均由4名经验丰富的介入医师完成,保证了技术操作的一致性与高水平。
核心定义:
技术成功:导丝成功通过闭塞段,完成后续治疗(如球囊扩张、支架置入),且最终造影显示残余狭窄<30%。
并发症:特指与逆行入路相关的事件,包括出血、穿孔、血管闭合、大截肢等,发生在术后30天内。
研究特点:不同于泛泛的成功率报告,本研究精准地将目光投向“失败案例”和“并发症”,致力于回答临床实践中更具挑战性的问题。
极具挑战性的“硬骨头”队列
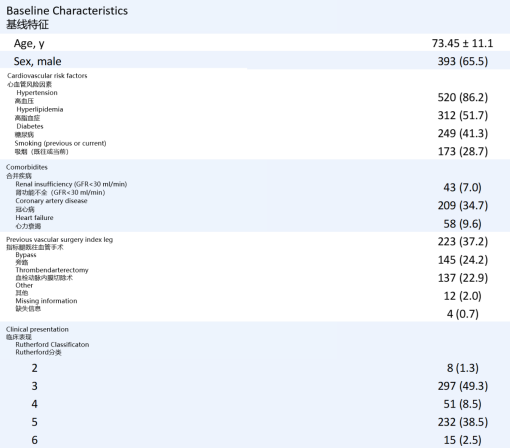
本研究纳入的患者群体,代表了日常诊疗中最棘手的那部分病例:
1
患者情况复杂
床分期:约一半(49.5%)为重症肢体缺血(CLTI)患者,另一半为严重跛行(50.5%)。
既往手术史:高达37.2% 的患者目标肢体曾接受过开放血管手术(如搭桥、血栓内膜切除术),这意味着局部解剖结构改变,瘢痕组织增生,增加了穿刺和通过的难度。
合并症多:普遍存在高血压、高血脂、糖尿病、吸烟等心血管危险因素,以及肾功能不全、冠心病等共病。
2
病变特征严峻
病变长度:平均病变长度达300.8毫米(约30厘米),属于超长段闭塞。
病变分级:84.1% 的病变为TASC C或D级(最复杂的分级)。
钙化程度:超过40% 的病变存在PACCS 3-4级(中重度)钙化,质地坚硬。
靶血管:病变遍布股浅动脉(SFA)、腘动脉及膝下动脉。

3
逆行入路方式
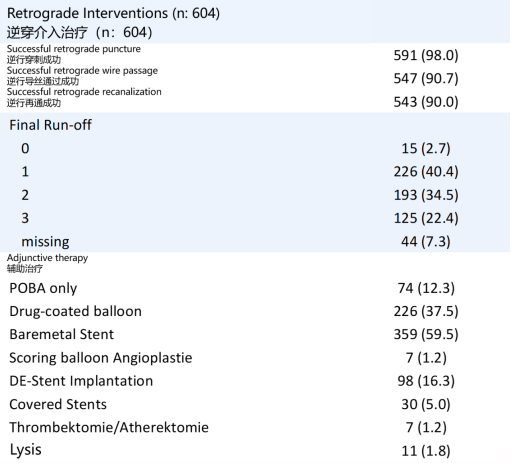
穿刺部位:最常用的逆行穿刺点是远端股浅动脉(34.7%) 和腓动脉(24.2%)。
微创趋势:84.7% 的病例采用了 “无鞘”(Sheathless)技术,即仅使用21G微穿刺针、0.018英寸导丝和支持导管建立通路,最大限度减少血管损伤。仅15%的病例使用了鞘管,且其中多为4F小鞘。

高成功率下的“失败密码”与“风险开关”
经过对604例手术的分析,研究得出了明确且具有临床指导意义的结论。
1
总体成功率与并发症率
技术成功率:90.0%。这意味着即使在这些极其复杂的病例中,通过逆行策略,仍有九成患者能够成功开通血管。
并发症率:3.0%。与入路相关的严重并发症发生率较低,证实了技术在经验丰富的中心是安全的。
2
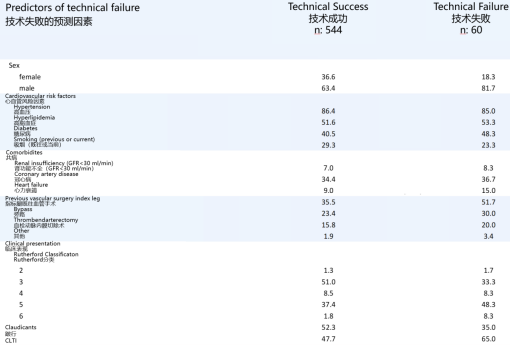
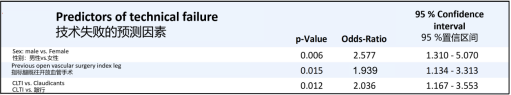
技术失败的三大独立预测因素
通过多变量分析,研究者发现,病变长度、钙化程度等“传统嫌疑因素”并非预测失败的关键。真正的独立预测因素是以下三点:
男性患者(OR 1.94):男性患者的失败风险显著高于女性。这可能与男性动脉粥样硬化斑块通常更致密、钙化更重,以及血管壁结构差异有关。
目标肢体既往开放血管手术史(OR 1.94):如前所述,手术史导致的解剖结构改变和瘢痕组织,是导丝通过的物理屏障。
临床诊断为CLTI(OR 1.88):相比于跛行患者,CLTI患者往往意味着更晚期、更弥漫的血管病变,侧支循环更差,远端流出道条件更劣,这些都增加了逆向开通的难度。
3
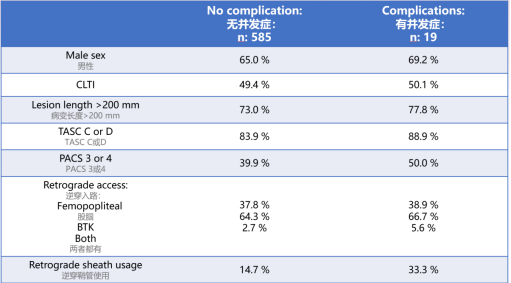
并发症的唯一独立预测因素
逆行入路中使用鞘管(Sheath Usage):这是导致入路相关并发症(如血肿、假性动脉瘤、血管损伤)的唯一显著预测因素。
临床启示:这强力支持了在逆行穿刺中尽可能采用 “无鞘”或“微鞘”技术。直接使用微穿刺系统建立通路,能显著减少对穿刺点血管的创伤,降低出血和血管并发症风险。
病例示例与技术支持
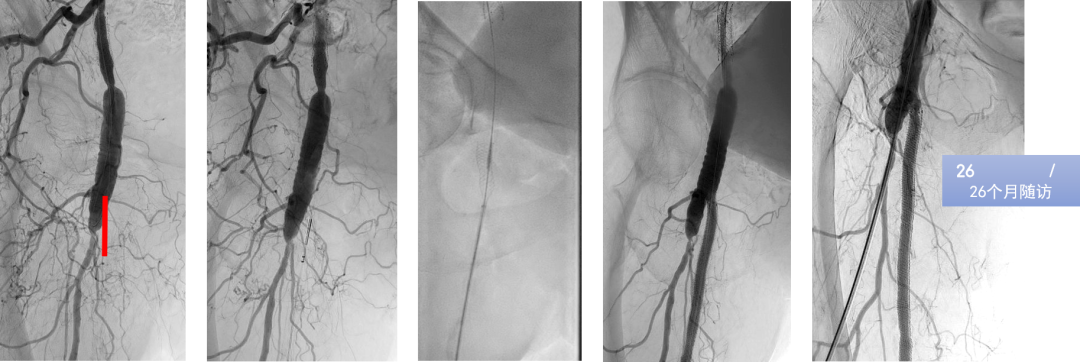
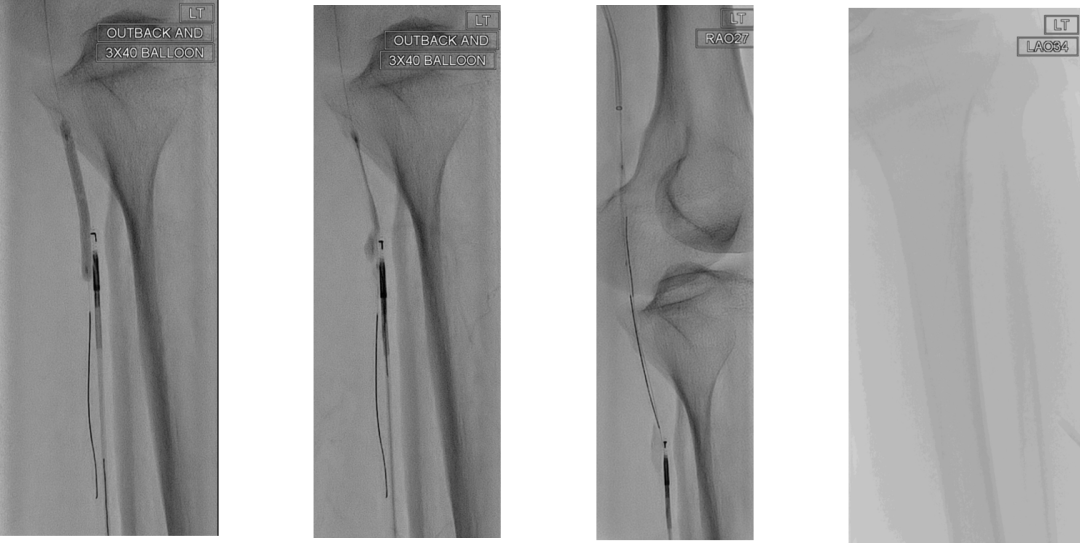
研究展示了逆行再通中几种高级技术的应用:
Presto技术:通过逆行插入的指引导管辅助,完成治疗。
靶向球囊辅助再入技术(如Outback设备):在顺行球囊标记的引导下,从逆行方向进行精准的真腔再入,高效解决内膜下开通后的对接难题。
这些技术是达成高成功率的重要保障。
CASE 1:
CASE 2:
结论与临床启示
逆行再通是安全有效的“终极武器”:对于顺行开通失败的复杂下肢CTO,逆行策略能提供约90%的高开通率,且严重并发症率可控(3%)。
术前评估应关注三大高危因素:面对男性、CLTI、既往同侧肢体血管手术史的患者,术者应做好技术失败的心理和器械准备,制定更周全的备用方案(如多路径尝试、更积极的器械选择)。
推崇“无鞘”微创理念:为降低穿刺点并发症,应优先尝试和使用无鞘或小鞘(如4F)技术进行逆行穿刺。
经验与团队的价值:本研究的高成功率建立在由经验丰富的介入医师团队基础上。技术的成功推广应用,离不开系统的学习和经验积累。
局限与展望:本研究缺乏长期的临床和通畅性随访数据。逆行再通对患者远期保肢率、生活质量的影响,以及再狭窄规律,仍需进一步研究。
结语
这项超过600例的大样本研究,如同一张精细的“作战地图”,不仅确认了逆行再通技术在攻坚复杂CTO中的核心地位,更清晰地标出了可能导致“受挫”的雷区(男性、CLTI、手术史)和增加“伤亡”的风险操作(使用鞘管)。它为血管介入医师在面临最艰难的下肢闭塞病例时,提供了宝贵的决策依据和技术优化方向。
在血管腔内治疗日益成熟的今天,对失败和风险的深度剖析,与对成功的追求同样重要,它推动着技术向着更精准、更安全的方向不断进化。
专家介绍

Erwin Blessing教授
汉堡-埃彭多夫大学医院
