CEC2024 | 司逸教授团队:CAS近年进展回顾与分析


2024年10月31日—11月3日,备受瞩目的第十五届中国血管论坛(CEC2024)于北京盛大召开,国内外专家齐聚一堂共襄盛会。本次大会设置知名专家面对面、中青年专家论坛、学术专题讲座,病例直(录)播、外周血管介入前沿与争锋辩论赛、疑难病例大查房、复杂血管疾病、血管外科危重症管理、血管疾病治疗并发症处理及预防、外周器械新技术新疗法、下肢动脉减容规范化应用最新证据深度解读、国际专场@CEC等热点板块,全面展现最新的血管疾病诊疗方法和技术,为广大血管外科医务工作者及同道提供了一场内容丰富、高质量、高水平的学术盛宴。
本次大会期间,复旦大学附属中山医院司逸教授团队为各位专家同道介绍了《CAS近年进展回顾与分析》。欢迎阅读。
演讲题目:
《CAS近年进展回顾与分析》
演讲嘉宾:
司逸教授
唐骁教授
郭大乔教授
符伟国教授
单位:
复旦大学附属中山医院

CAS的发展历程与临床地位
颈动脉支架置入术(Carotid Artery Stenting, CAS)作为治疗颈动脉狭窄、预防缺血性卒中的重要微创手段,自1976年由Charles William Kerber教授完成首例手术以来,已走过近五十年的发展历程。在这期间,CAS技术不断成熟,器械持续迭代,循证医学证据日益丰富,使其在颈动脉血运重建领域占据了不可替代的位置。然而,CAS与传统颈动脉内膜剥脱术(CEA)的优劣比较、适应证把握、并发症防控等问题,始终是血管外科医师关注的核心。

CAS的基本临床背景:从历史到现状
01
发展历程与治疗理念演进
1976年,Charles William Kerber教授完成了世界首例颈总动脉导管成形术,并于1980年在《美国神经放射学杂志》(AJNR)上发表。这一开创性工作标志着颈动脉介入治疗的诞生。CAS的核心治疗理念始终如一:通过支架完全、牢固地覆盖斑块,恢复管腔通畅,改善脑血流灌注,从而降低短暂性脑缺血发作(TIA)、卒中及心房颤动(AF)等相关风险。
斑块的不稳定性(溃疡、血栓形成)是引起症状的主要原因,因此CAS的目标不仅是解除狭窄,更是实现斑块的稳定贴附,减少远端栓塞风险。
02
手术适应证与患者选择
CAS并非适用于所有颈动脉狭窄患者,其经典适应证包括:
解剖因素:颈动脉解剖位置较高或过深,开放手术难以暴露;
特殊病史:颈部放疗后狭窄、CEA术后再狭窄;
全身状况:患者合并严重心肺疾病,无法耐受全身麻醉或开放手术;
其他因素:对侧喉返神经麻痹、既往颈部手术史等。
临床选择需严格把握指征,并结合多学科团队(MDT)讨论。

CAS术前评估:
识别高危因素,制定个体化策略
专家强调,术前全面、精准的评估是CAS安全实施的基石。高危因素主要来自四个方面:患者因素、解剖因素、病变因素和操作因素。
1
解剖因素:入路困难是常见挑战
分叉位置:颈动脉分叉过高或过低,影响支架定位与释放。 主动脉弓型:从Ⅰ型弓到Ⅲ型弓,导管到位难度递增,尤其对老年、血管迂曲患者;
颈动脉迂曲:颈总动脉或颈内动脉严重弯曲,导致长鞘、保护装置或支架系统难以到达理想位置;
2
病变因素:斑块性质决定风险层级
溃疡型斑块:易发生血栓脱落,术中栓塞风险高;
严重钙化:球囊扩张困难,支架贴壁不良,残余狭窄率高;
偏心性狭窄:扩张后弹性回缩明显,易发生再狭窄。
3
影像学评估的关键作用
术前应常规进行高分辨率MRI管壁成像、CTA颈动脉三维重建、超声斑块回声评估等,综合判断斑块稳定性、钙化分布、溃疡形态等,为手术策略提供依据。
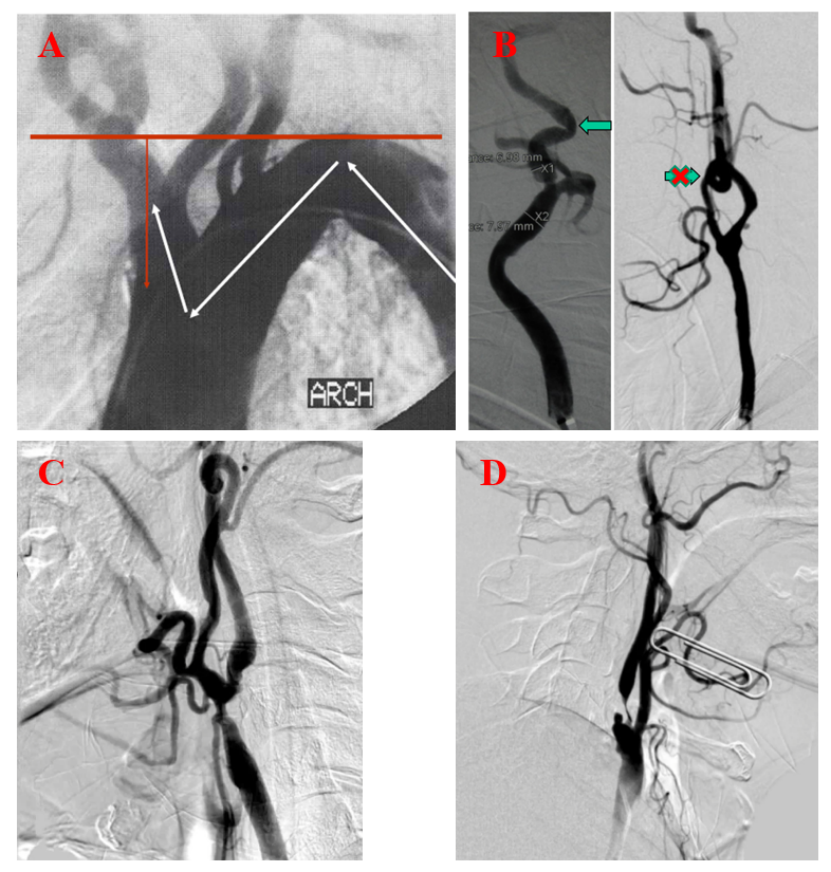
图:A:困难入路-主动脉弓型;B:困难入路-动脉扭曲;C:病变位置-分叉型;D:病变性质-溃疡型
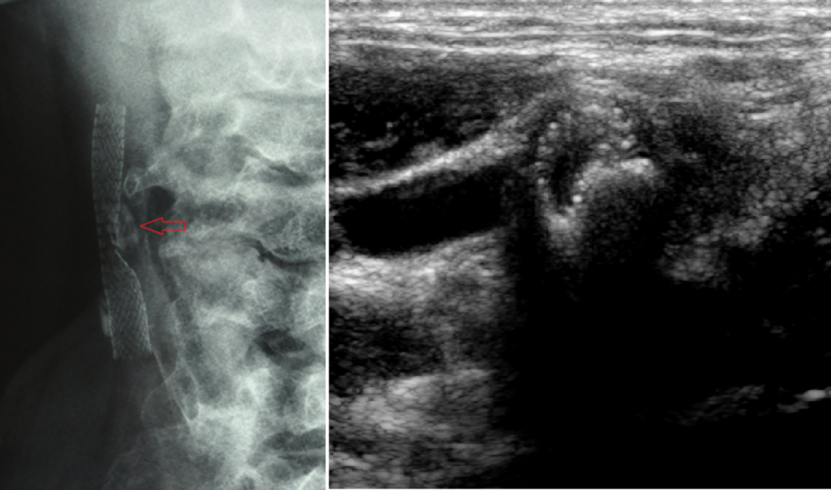
图:病变性质-严重钙化
专家观点:
“随着CAS手术量积累,许多高危因素已内化为术者的‘心理评估表’,但系统化的影像评估依然不可或缺。”

器械技术进步:
从支架设计到栓塞保护系统
近年来,CAS器械在支架结构、栓塞保护装置、输送系统等方面均有显著突破。
★ 支架类型的演进:开环、闭环与双层网眼支架
开环支架(如Precise, Protégé, Acculink):网孔面积>5.0 mm²,柔顺性好,适用于弯曲血管,但斑块脱垂风险相对较高;
闭环支架(如Wallstent, XACT):网孔面积<5.0 mm²,贴壁性更强,适用于不稳定斑块,但通过迂曲段能力稍弱;
双层微网支架(DLS, Dual-Layer Mesh Stent):如RoadSaver、CGuard等,在传统支架外层覆盖一层极细密网,进一步限制斑块脱垂与碎屑脱落,降低术中栓塞风险。

图:开环、闭环及双层网眼支架
★ 栓塞保护装置(EPD)的优化
远端滤网型(F-EPD):放置于颈内动脉远端,捕获脱落栓子,不影响血流,但需通过病变区域;
近端阻断型(P-EPD):如Mo.Ma系统,在颈总动脉与颈外动脉阻断血流,实现“无通过病变”保护,尤其适用于高危病变;
新型双重滤过系统:如Paladin球囊保护系统,结合了远端滤过与近端抽吸,进一步提升保护效果。
★ 临床研究数据支持
多项研究显示,DLS联合近端保护装置可显著减少术中微栓子信号,降低术后新发脑缺血病灶。2024年LINC会议上发布的ROADSAVER与CGuard随访数据表明,DLS在围术期卒中、死亡及靶病变血运重建(TLR)方面表现优异。

双层密网支架(DLS):
优势、争议与临床抉择
01
优势:栓塞预防效果显著
DLS通过物理阻隔斑块碎屑,减少术中远端栓塞,尤其适用于溃疡性、软斑块、高栓塞风险的病变。光学相干断层扫描(OCT)研究显示,DLS可显著降低斑块脱垂发生率。
02
争议:再狭窄率与闭塞风险
然而,部分研究提示DLS的再狭窄率与再干预率可能高于传统单层支架。一项2022年发表于《Cardiovascular and Interventional Radiology》的研究显示,DLS组严重再狭窄率达13.3%,而单层支架组仅为3.4%。
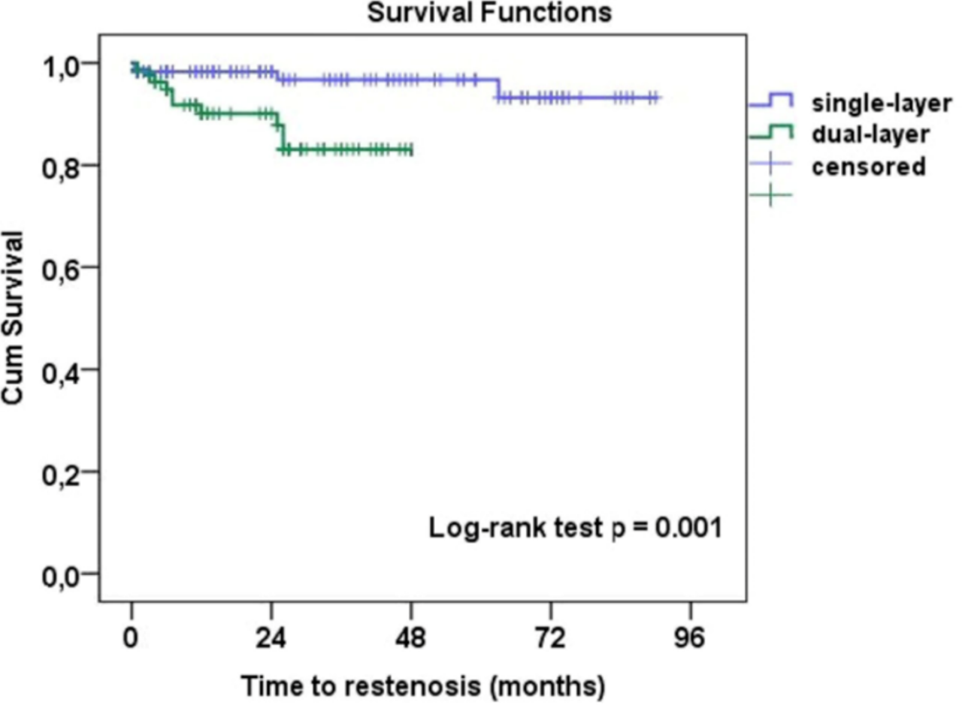
图:单层和双层支架ISR风险比较
03
专家解读:如何理性看待数据矛盾?
研究差异:不同研究在随访时间、样本量、术者经验等方面存在差异;
急诊手术慎用:DLS在急诊CAS中闭塞风险较高,可能与双联抗血小板治疗(DAPT)不充分有关;
个体化选择:对于急性症状性狭窄,仍应优先考虑CEA或传统闭环支架。
临床建议:
DLS更适合用于稳定性斑块、无症状狭窄、DAPT规范的患者。急诊或高危症状性狭窄应谨慎选用。

TCAR技术:逆向血运重建的新选择
经颈动脉血运重建术(TransCarotid Artery Revascularization, TCAR)是近年兴起的一种复合技术,结合了外科切开与介入支架置入,通过颈动脉逆行血流实现脑保护。
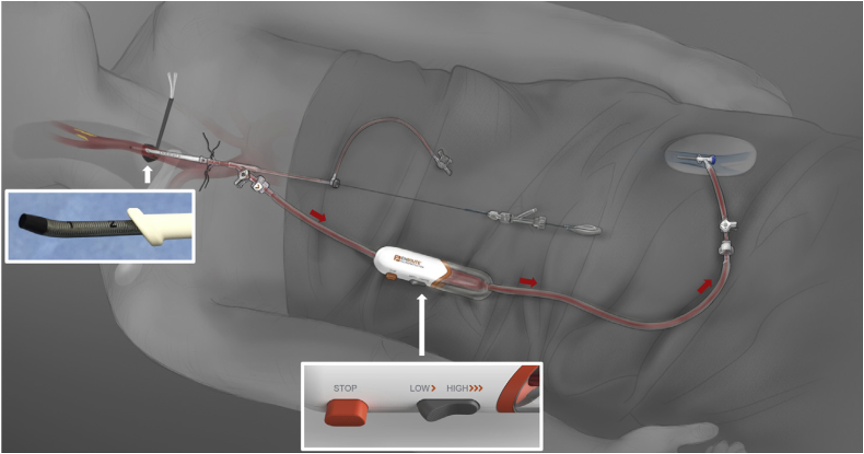
图:TCAR手术
★ 技术优势
避免主动脉弓操作:直接经颈动脉入路,降低弓上栓塞风险;
逆向血流保护:术中颈内动脉血流逆转,栓子被主动抽吸,脑保护更彻底;
学习曲线相对平缓:对外科医师友好,尤其适用于CEA经验丰富的中心。
★ 临床循证支持
多项注册研究显示,TCAR在卒中、死亡、TIA等终点方面优于传统经股动脉CAS(TF-CAS),与CEA效果相当。VQI数据库统计显示,2016年至2022年,美国开展TCAR的中心从29家增至606家,手术量快速增长。
★ 注意事项
出血风险:颈动脉切开相关出血、血肿风险需关注;
适应证把握:目前主要适用于对侧颈动脉闭塞、CEA再狭窄、弓部解剖复杂的患者;
血流阻断时间:研究显示,术中血流逆转时间在8-20分钟内不影响结局,但应尽量缩短操作时间。
2024年9月,复旦大学附属中山医院血管外科郭大乔教授团队成功实施首例TCAR手术,标志着该技术在国内逐步落地。
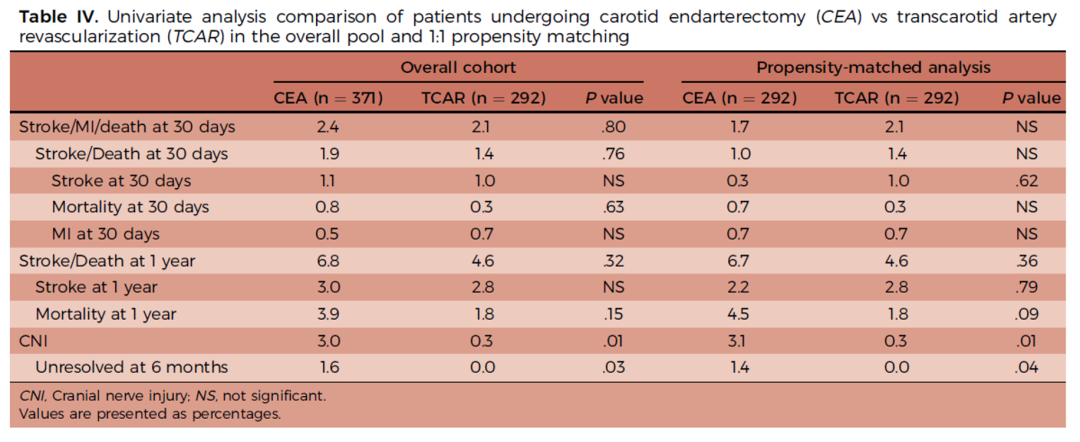
图:TCAR与CEA在卒中、死亡、心梗等方面均无明显差别
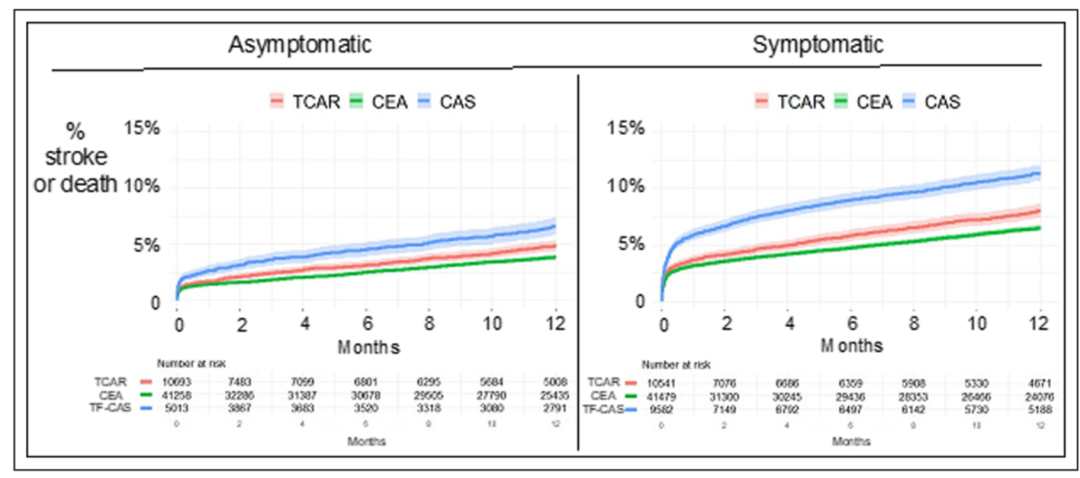
图:TCAR在卒中、死亡、TIA等方面优于CAS,与CEA相仿
总结与展望:CAS的未来发展方向
★ 技术定位:CEA的补充而非替代
目前共识认为,CAS(包括TCAR)尚不能完全取代CEA,尤其在长段钙化、极不稳定斑块、年轻患者中,CEA仍是金标准。
★ 器械进步方向
更智能的保护系统:实现全程、实时栓塞监测与拦截;
生物可吸收支架:有望减少远期再狭窄与金属残留;
机器人辅助CAS:提升操作精确度,减少术者辐射暴露。
★ 临床实践的关键
术前评估精细化:结合多模态影像,识别高危病变;
术中操作规范化:遵循“保护第一、支架第二”原则;
术后管理系统化:强化DAPT依从性,定期超声随访。
无论是CAS、CEA还是TCAR,核心都是围绕“患者安全与长期通畅”这一目标。技术进步为我们提供了更多武器,但严谨的评估、个体化的策略、规范的操作永远是临床工作的灵魂。
专家介绍

司逸教授
复旦大学附属中山医院
血管外科主任医师
博士
中国研究型医院学会血管医学专业中青年委员会副主任委员
中国医师协会腔内血管学会主动脉夹层专家委员会委员
国际血管联盟青年委员会委员
中国微循环学会周围血管学会青年委员会委员
上海医学会血管外科分会青年委员会副主任委员等。
国内首位复旦大学-美国威斯康辛麦迪逊大学联合培养大血管主动脉外科临床型博士。赴美留学期间主持并参与研究腹主动脉瘤和动脉粥样硬化NIH R01 课题三项;回国后创新并开展多项大血管微创治疗的新技术。
参与研究主动脉夹层和主动脉瘤疾病的国家“十二五”科技支撑计划及国家“863”课题各一项,主持国家自然科学面上基金两项。
发表中英文 30 余篇,其中英文SCI 收录 22 篇。主编《心脏血管外科腔内治疗手册》,并获第 30 届华东地区出版社优秀图书二等奖。
