CEC2024 | 孙庆峰教授:下肢动脉斑块减容装置的选择


2024年10月31日—11月3日,备受瞩目的第十五届中国血管论坛(CEC2024)于北京盛大召开,国内外专家齐聚一堂共襄盛会。本次大会设置知名专家面对面、中青年专家论坛、学术专题讲座,病例直(录)播、外周血管介入前沿与争锋辩论赛、疑难病例大查房、复杂血管疾病、血管外科危重症管理、血管疾病治疗并发症处理及预防、外周器械新技术新疗法、下肢动脉减容规范化应用最新证据深度解读、国际专场@CEC等热点板块,全面展现最新的血管疾病诊疗方法和技术,为广大血管外科医务工作者及同道提供了一场内容丰富、高质量、高水平的学术盛宴。
本次大会期间,哈尔滨医科大学附属第一医院孙庆峰教授为各位专家同道介绍了《下肢动脉斑块减容装置的选择》。欢迎阅读。
演讲题目:
《下肢动脉斑块减容装置的选择》
演讲嘉宾:
孙庆峰教授
单位:
哈尔滨医科大学附属第一医院
减容时代的来临与困惑
下肢动脉硬化闭塞症(PAD)的腔内治疗,正经历着从“撑开”到“清除”的范式转变。传统的“球囊扩张+支架植入”(PTA+Stent)模式,在面对复杂钙化、弥漫长病变、支架内再狭窄(ISR)时,常常遭遇弹性回缩、支架断裂、再狭窄率高等瓶颈。
斑块减容技术 应运而生,其核心理念是通过物理方式主动清除管腔内的斑块、血栓或钙化组织,获得更优的初始管腔,为后续的药物涂层器械(如药物涂层球囊DCB)提供理想的“着陆区”,从而追求更持久的通畅率。
然而,减容是否真的带来了预期的长期获益?面对形态各异的斑块,我们是否“一切了之”?在追求更大管腔的同时,如何避免对血管壁的“过度伤害”?在CEC大会中,专家对下肢动脉斑块减容技术进行了深度剖析与冷静反思。
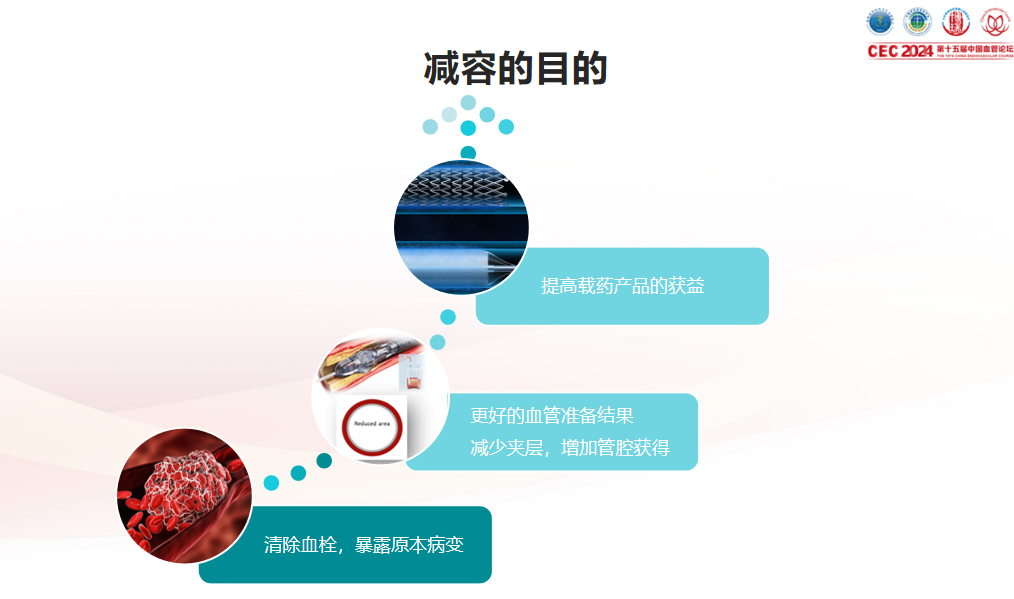
减容的目的与现实:
我们究竟在解决什么问题?
★ 钙化:无法回避的挑战
在下肢PAD患者中,尤其是严重跛行或重症肢体缺血(CLI)者,动脉钙化极为常见。钙化不仅是斑块负荷的组成部分,更是导致球囊扩张不全、支架贴壁不良、器械通过困难的直接原因。严重钙化,已成为临床选择减容技术最重要的病理驱动因素之一。
★ 长期通畅率:尚未被高等级证据“定论”的期待
尽管多项观察性研究和注册数据表明,减容能带来优异的即时管腔获得,并显著降低补救性支架植入率,但一个根本问题依然悬而未决:减容能否转化为确切的长期临床获益?
一篇系统性综述指出,在1年免于靶病变血运重建、大截肢或死亡的复合终点上,斑块切除术并未显示出统计学显著优势。目前仍缺乏大规模随机对照试验(RCT)来证实“减容+DCB”方案相对于单纯DCB的长期优越性。
核心思考:减容是一项优秀的“血管准备”技术,但其终极价值必须与后续的药物治疗相结合,并在长期随访中被验证。
减容技术全景图:
从“管腔清道夫”到“管壁雕刻师”
根据作用对象不同,减容技术可分为两大门类:
1
管腔减容:专注于血栓清除
主要用于处理急性或亚急性血栓,为后续处理斑块创造条件。
机械血栓清除(如AngioJet):利用高速水流形成负压抽吸血栓。适用于膝上血管急性血栓,但对陈旧血栓及栓塞的栓子“头”效果有限。
单纯负压抽吸:操作简便,适应症广,但存在失血风险。
导管接触溶栓:适合慢性血栓,但耗时较长,出血风险高。
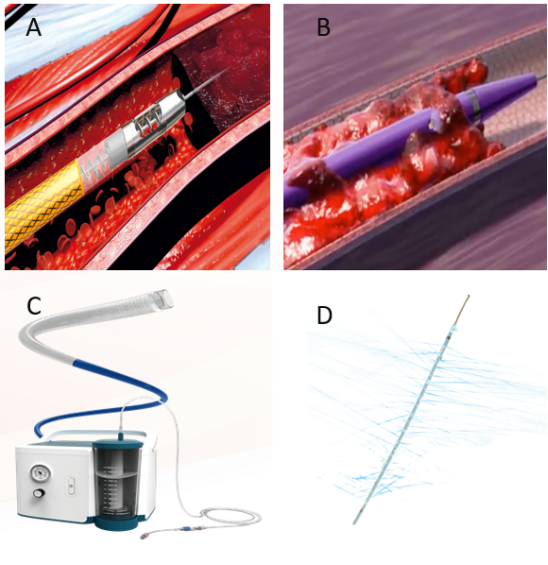
图:管腔减容分类:AB:机械血栓清除;C:负压抽吸;D:导管接触溶栓
2
管壁减容:斑块切除的四大“兵器”
这是当前斑块减容的核心领域,各有其“独门绝技”与适用场景。

图:腔内减容的不同类型

图:斑块减容产品可处理病变类型差异性
病例分享
★ 病例 1
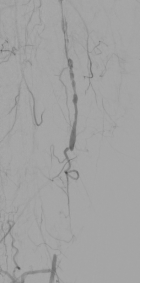
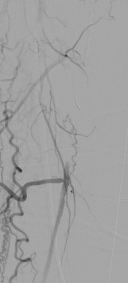
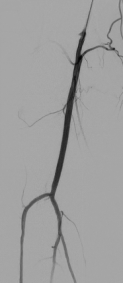
图:DA 造影+通过病变
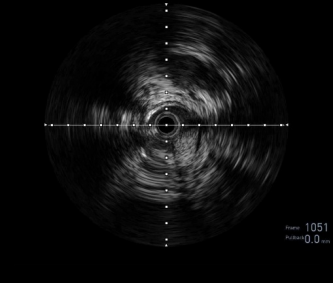
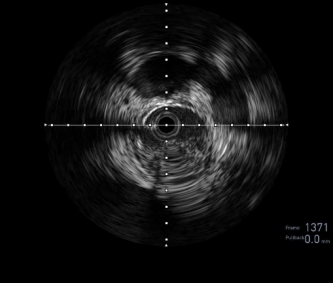
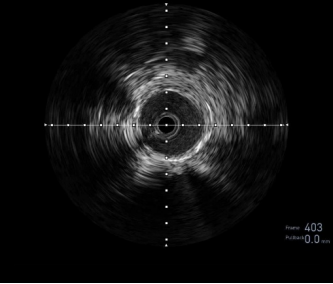
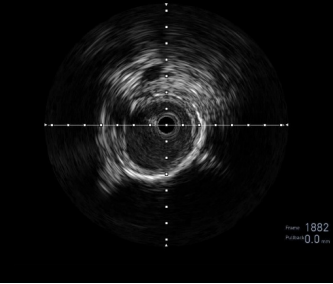
图:IVUS确认
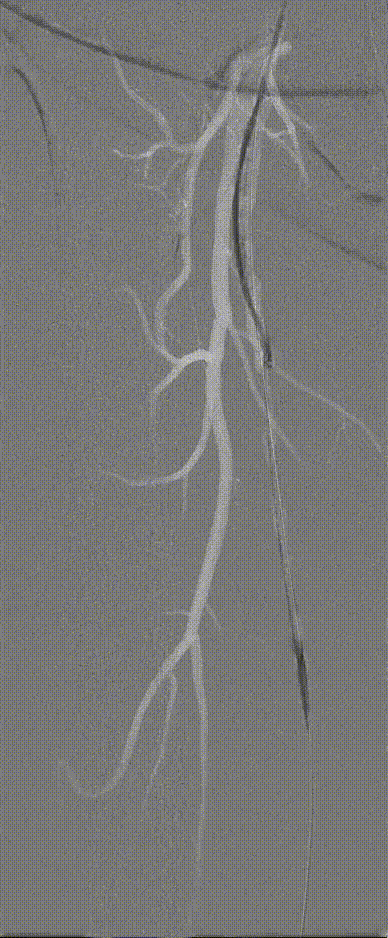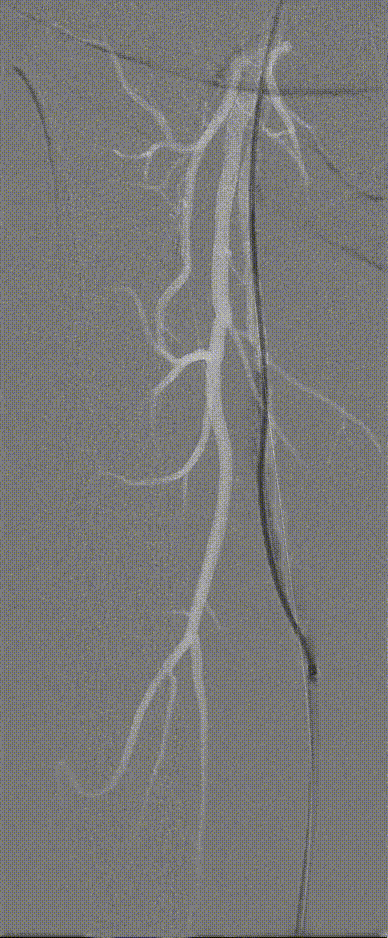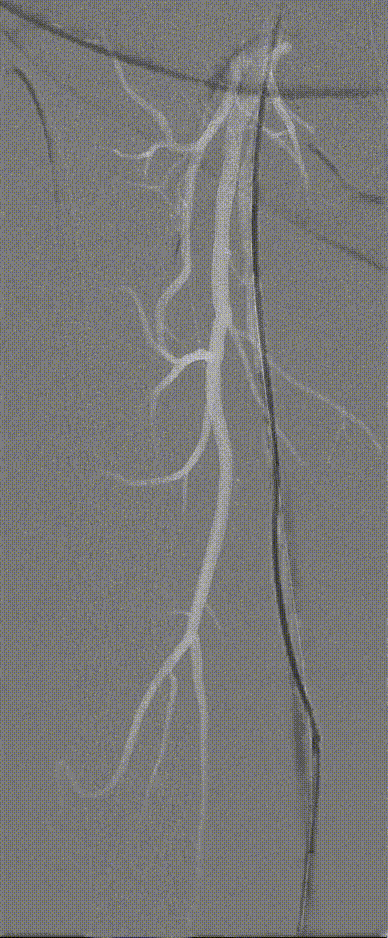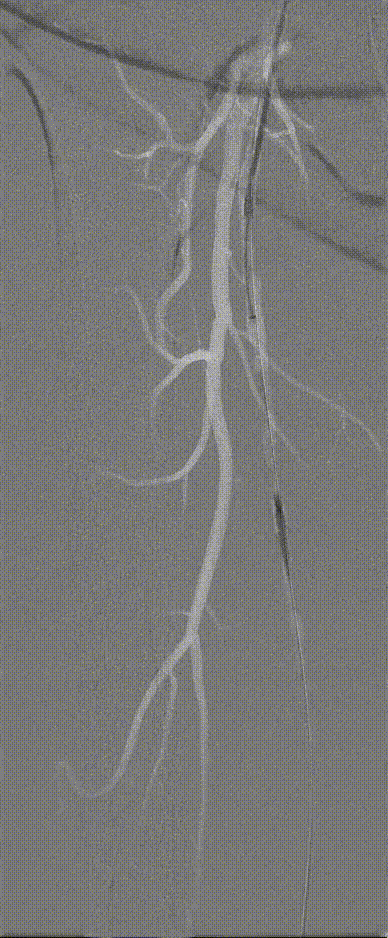

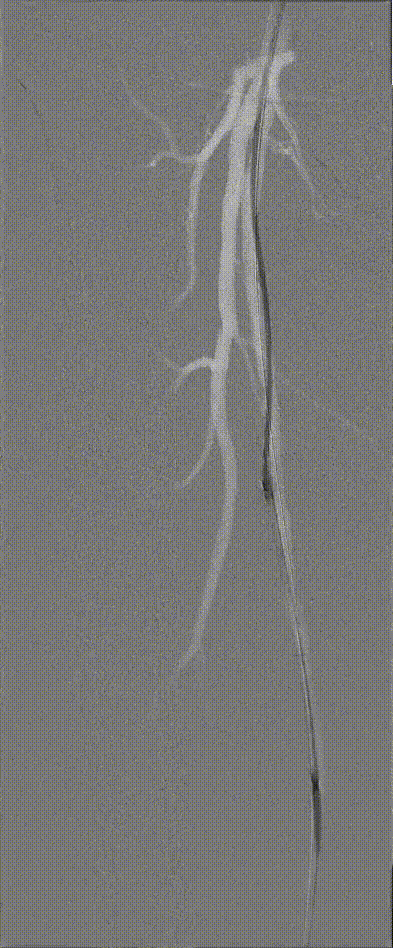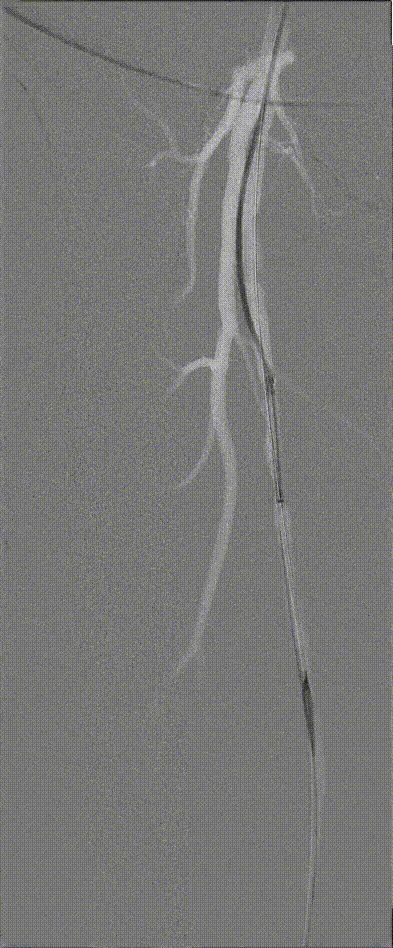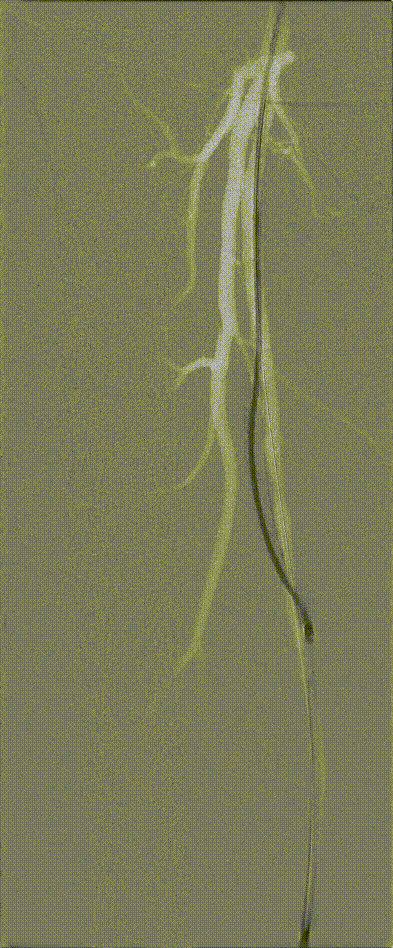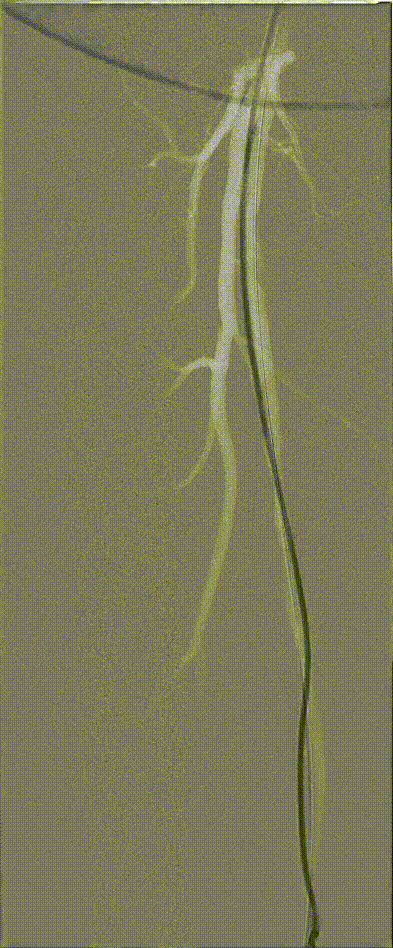


图:Hawk Plus 切除斑块
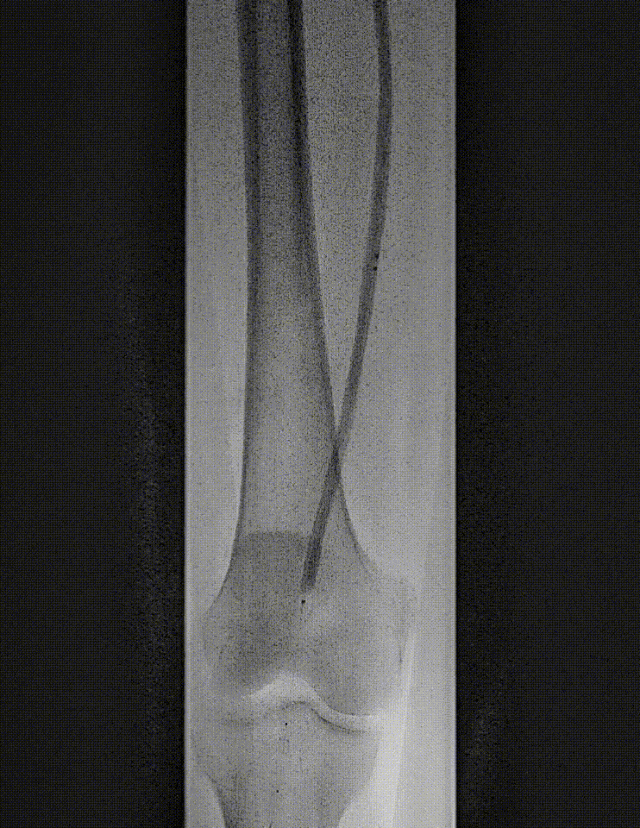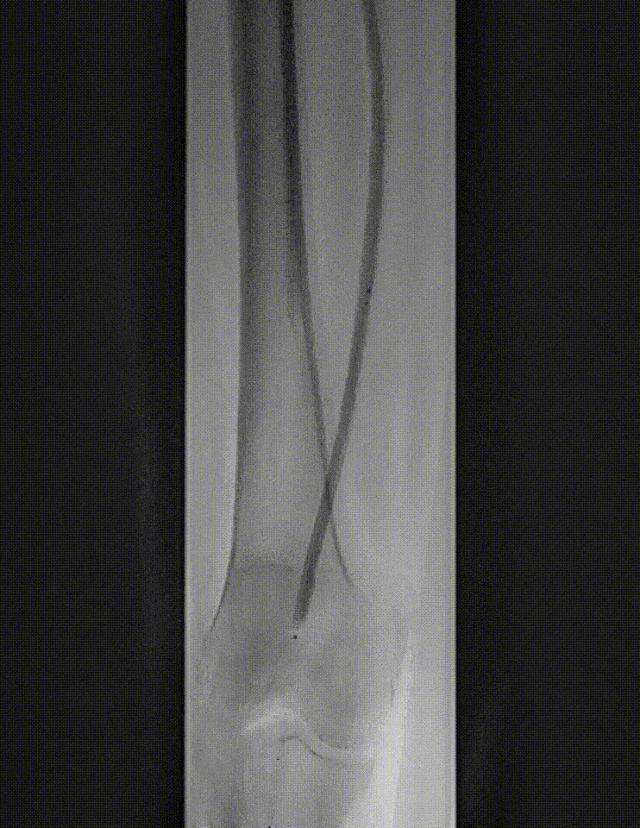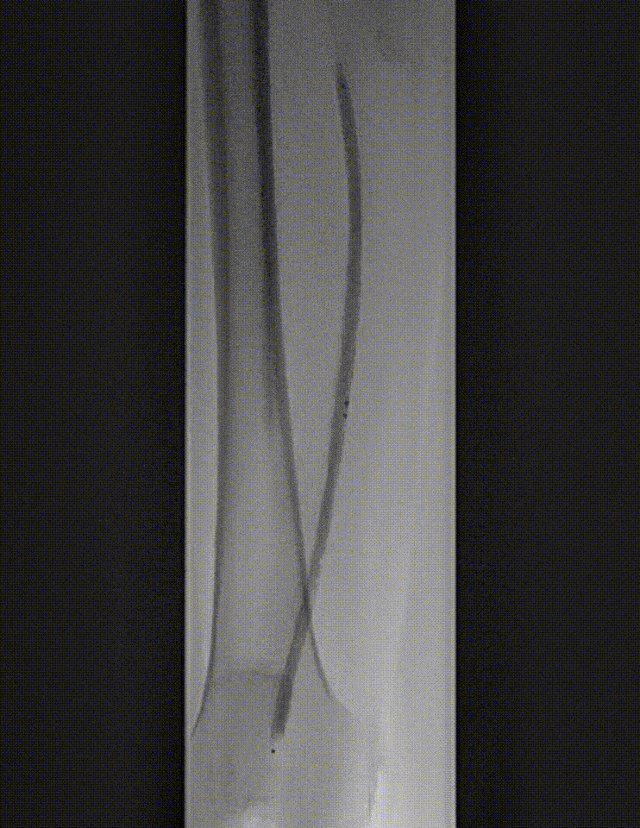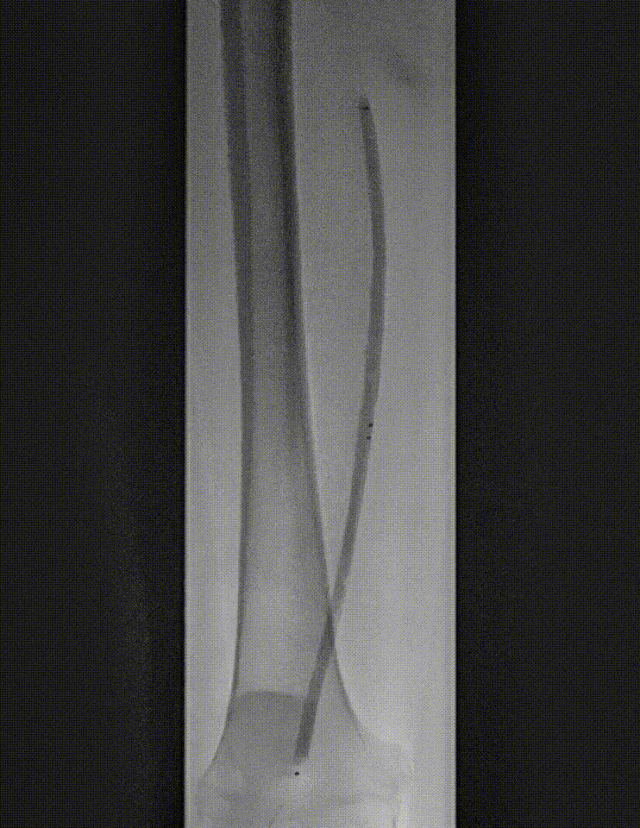


图:IN.PACT DCB 6-250 扩张,最终造影
★ 病例 2



图:造影及通过病变
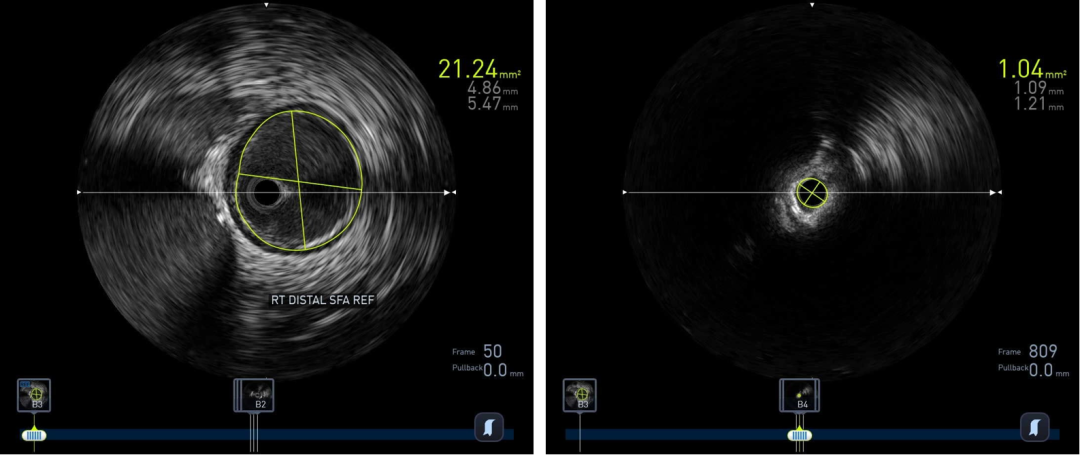
图:IVUS确认




图:Jetstream 应用
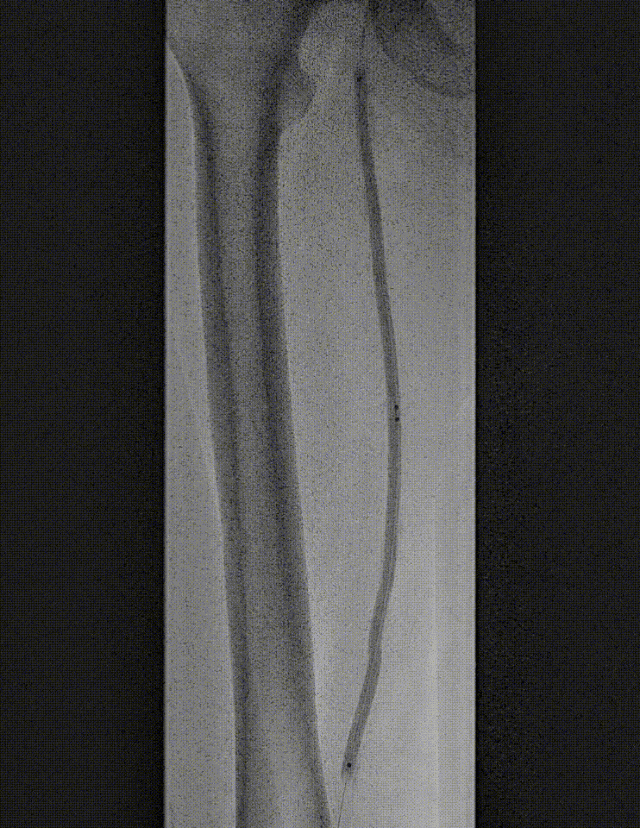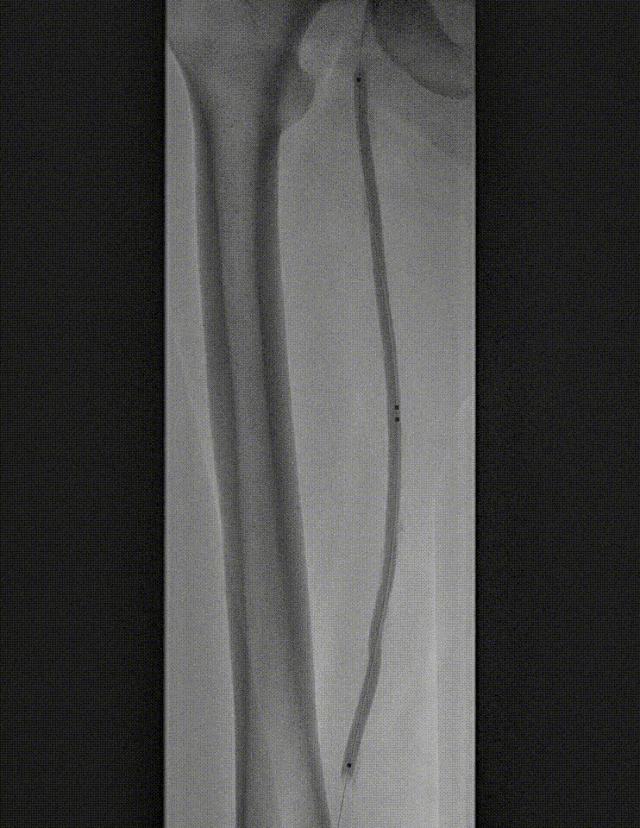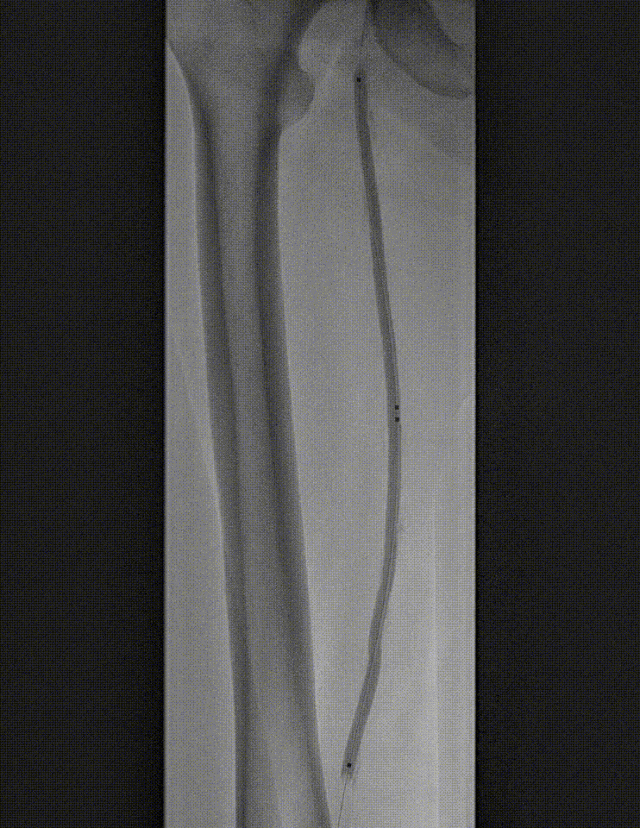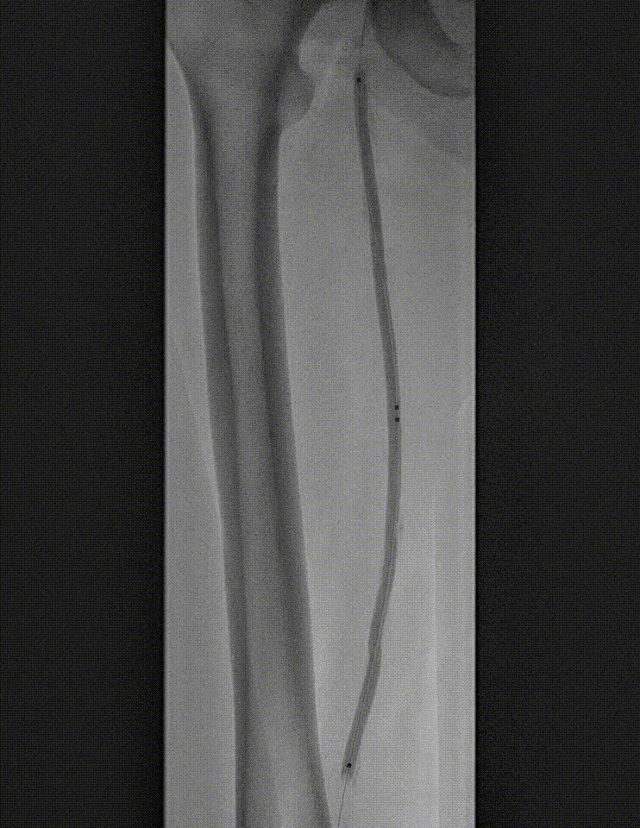



图:DCB 5-250 扩张及全程造影
★ 病例 3

图:OA 基线造影
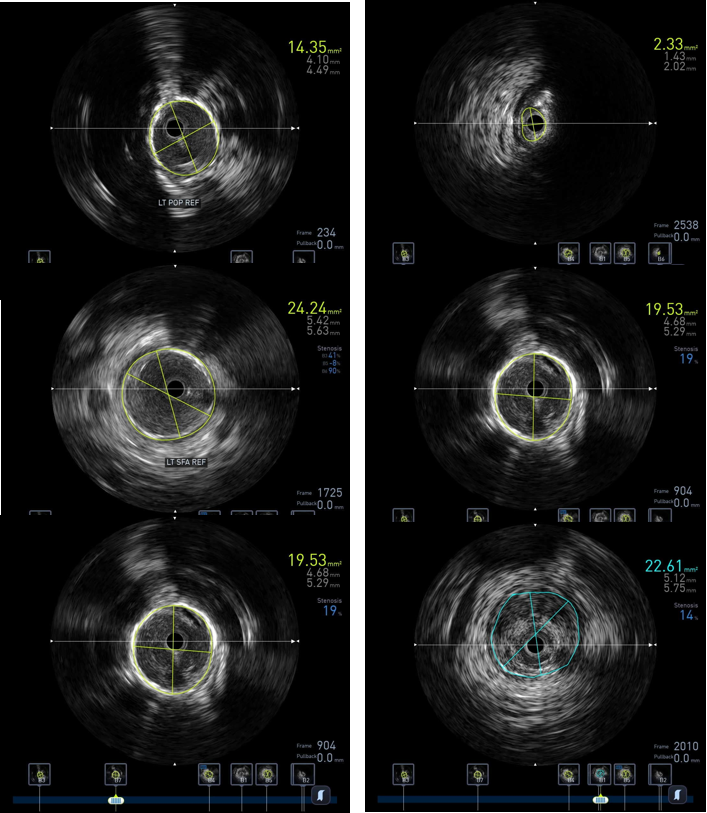
图:IVUS测量





图:Diamondback 360 减容




图:DCB扩张后 全程造影
★ 病例 4
图:LA 基线造影
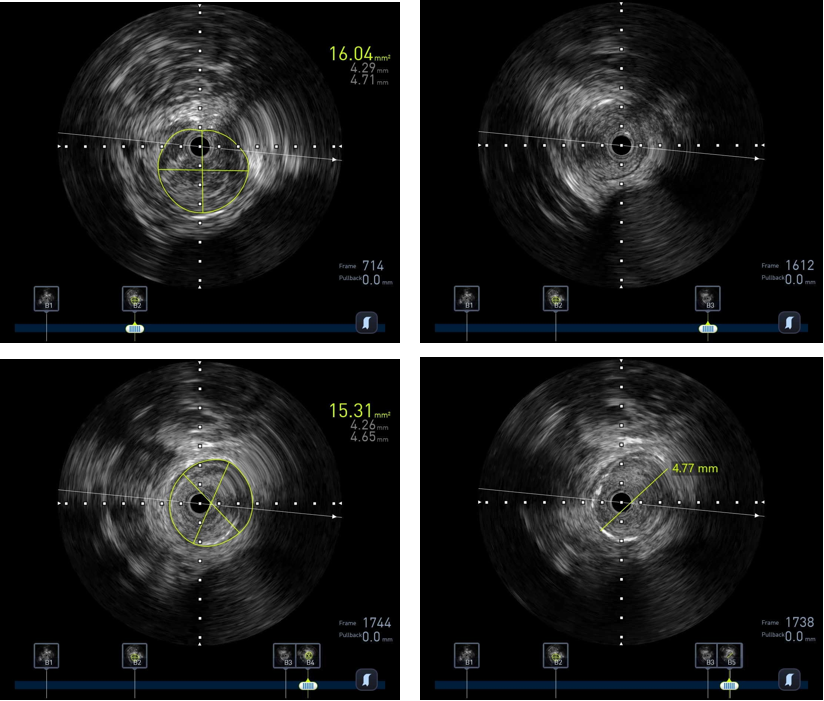
图:IVUS测量
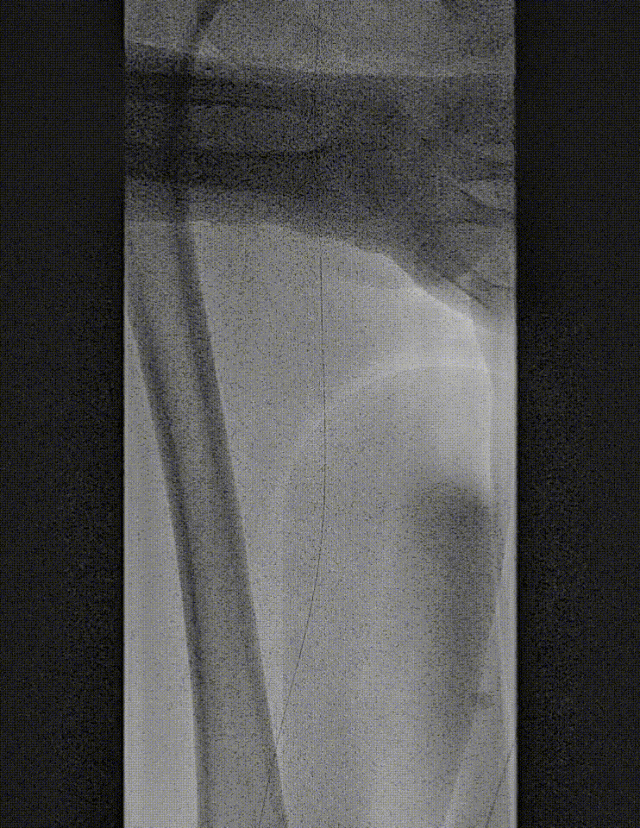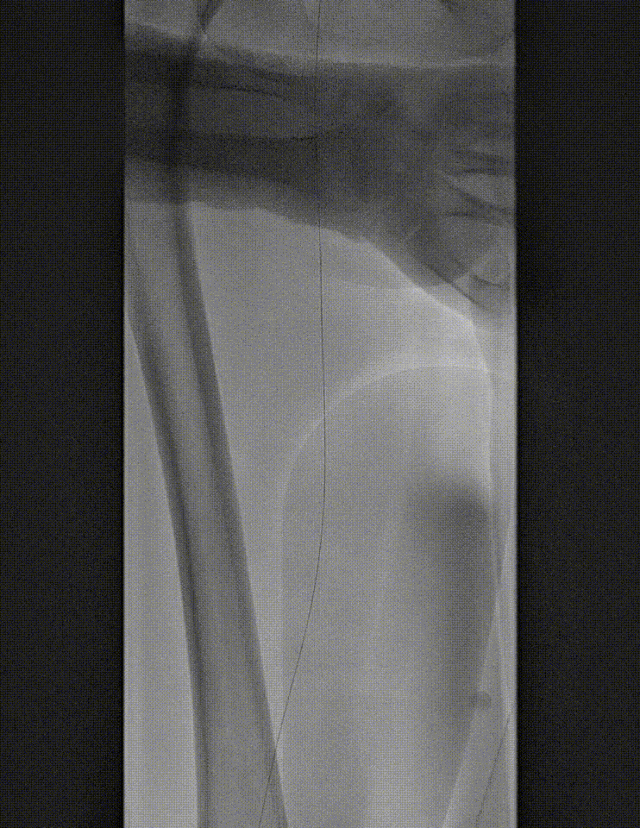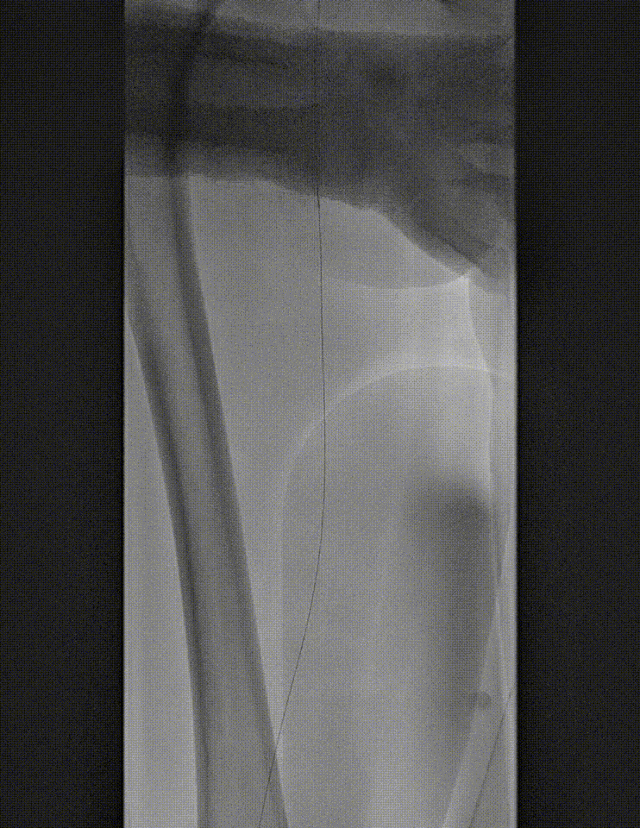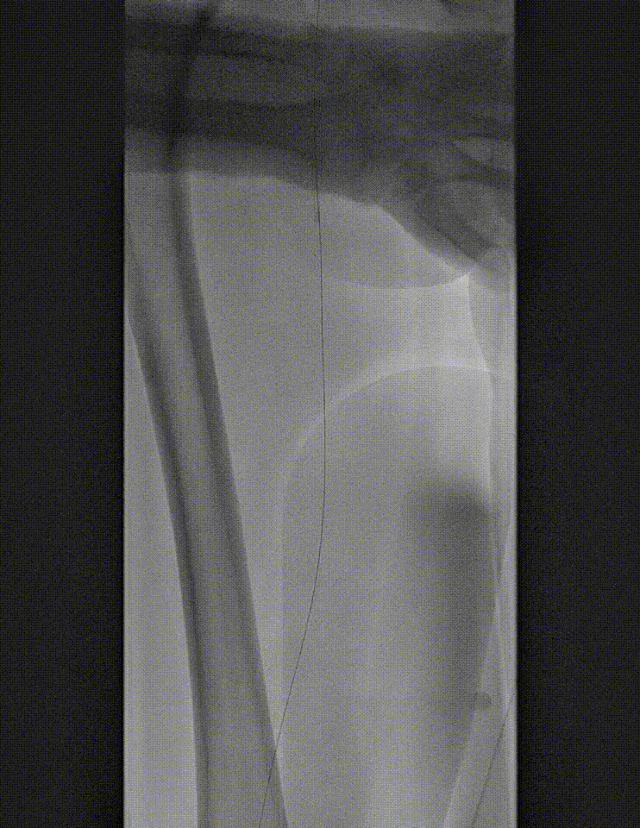
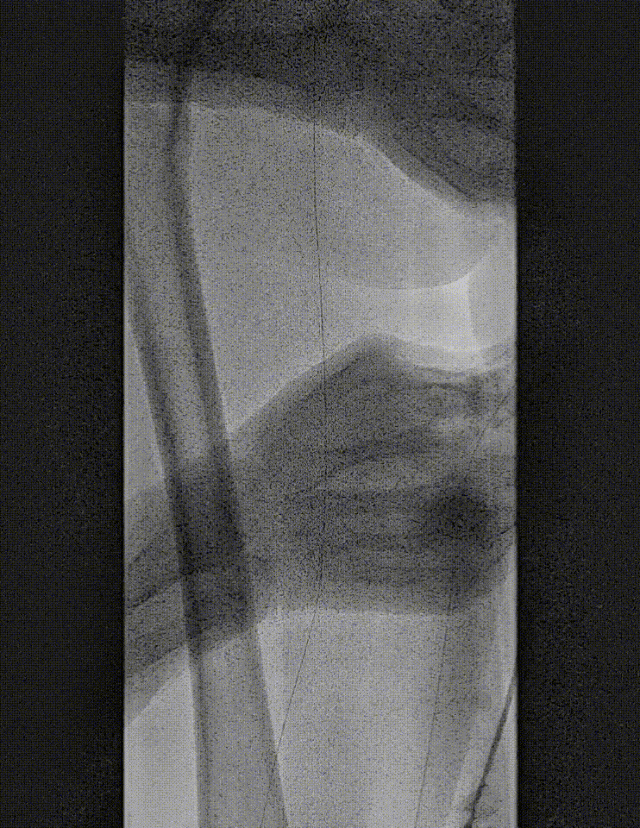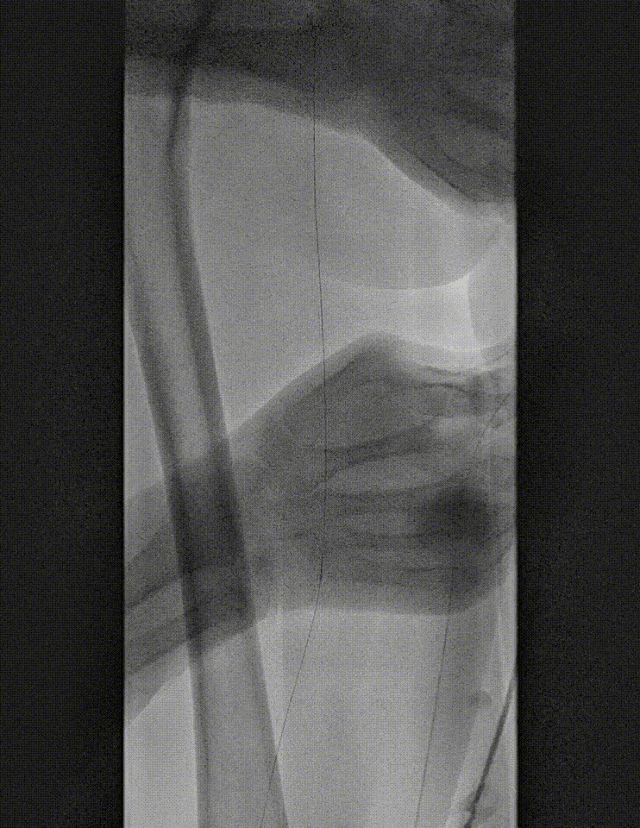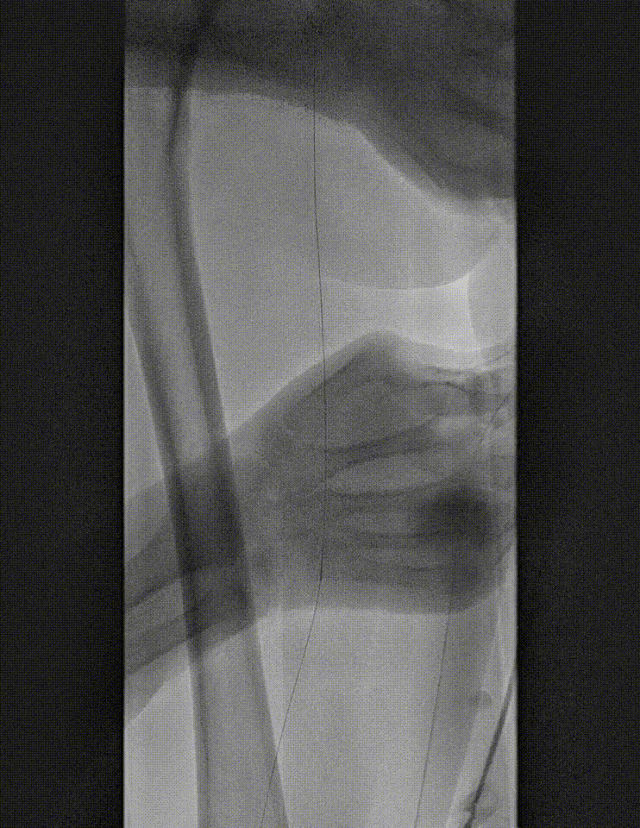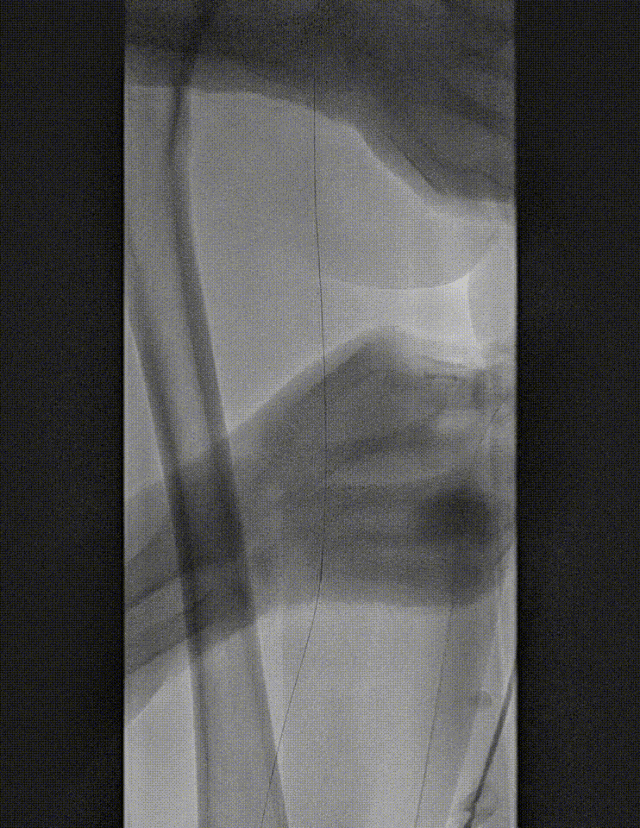

图:Auryon Atherectomy System-减容




图:DCB扩张后的全程造影
临床实践指引:怎样选择减容的方式
基于以上思考,专家给出了更为精细化的临床决策框架:
精准评估先行:综合运用超声、CTA、DSA,特别是IVUS,明确斑块性质(软/硬/钙化)、分布(偏心/环形)、位置(内膜/中膜)以及血栓负荷。这是所有决策的基础。
明确治疗目标:
若以清除新鲜血栓为主,选择机械血栓抽吸。
若以处理严重、局限的偏心钙化,DA是利器。
若面对弥漫性、环形中膜钙化,应优先考虑“裂而不切”的震波球囊,而非强行切除。
对于混合性病变伴血栓,RA(Jetstream)可能提供一站式解决方案。
恪守“适度”原则:减容的目的是获得足够且光滑的管腔,以利于药物吸收,而非追求极限管径。避免深度损伤血管外膜。
坚持“药物协同”:减容是手段,而非终点。必须与DCB等药物器械结合,以期延长通畅时间。
重视并发症预防:始终警惕并预防血管破裂、远端栓塞、急性闭塞等风险,必要时使用远端保护装置。
考量现实因素:熟练掌握器械特性、医院设备配置、疾病诊断相关分组(DRG)付费政策等,均需纳入综合决策。
专家结语:如何做好斑块减容
个体化(根据病变性质)选择减容器械。
熟悉各种减容器械的操作和应用场景。
原则上真腔通过病变,最好IVUS证实。
减容+药物器械的应用以期更长通畅率。
避免或减少减容中的并发症的发生(破裂,远端栓塞、闭塞) 。
做好远端流出道的保护。
斑块减容技术的涌现,极大地丰富了下肢动脉疾病腔内治疗的工具箱。然而,最先进的工具也需在最睿智的策略下使用。当前的思考正从“如何切得更多”转向“何时该切,何时不该切,以及如何切得更好”。
最终,一切技术的演进都应回归本源:以最小的血管损伤,换取最大、最持久的患者临床获益。这不仅是技术的精进,更是治疗哲学的成熟。
专家介绍

孙庆峰教授
哈尔滨医科大学附属第一医院血管外科
血管介入外科副主任
主任医师,医学博士
硕士研究生导师
2003年毕业留校至今从事血管外科的临床工作二十余年,积累了丰富的临床及科研经验。
现任中国微循环学会周围血管疾病专业委员会中青年委员会副主任委员
中国研究型医院学会血管医学专业委员会委员
中国老年医学会血管外科专业委员会委员
中国医疗保健国际交流促进会血管外科分会委员
中国人体健康科技促进会血管外科专业委员会委员
中国医师协会腔内血管学专业委员会药物专家委员会委员
中国微循环学会周围血管疾病专业委员会静脉曲张学组委员
黑龙江省医学会血管外科分会委员
黑龙江省医师协会血管外科分会委员
黑龙江省老年医学会血管外科分会委员
曾在美国斯坦福大学医学院血管外科中心和意大利博洛尼亚大学血管外科做高级访问学者
发表SCI文章3篇,国内核心期刊6篇,主持黑龙江省自然基金一项,获黑龙江省新技术一等奖3项,二等奖1项,黑龙江省科技进步奖三等奖一项。
