CEC2024 | 李震教授:头臂型大动脉炎诊疗数据进展(2024 Update)


2024年10月31日—11月3日,备受瞩目的第十五届中国血管论坛(CEC2024)于北京盛大召开,国内外专家齐聚一堂共襄盛会。本次大会设置知名专家面对面、中青年专家论坛、学术专题讲座,病例直(录)播、外周血管介入前沿与争锋辩论赛、疑难病例大查房、复杂血管疾病、血管外科危重症管理、血管疾病治疗并发症处理及预防、外周器械新技术新疗法、下肢动脉减容规范化应用最新证据深度解读、国际专场@CEC等热点板块,全面展现最新的血管疾病诊疗方法和技术,为广大血管外科医务工作者及同道提供了一场内容丰富、高质量、高水平的学术盛宴。
本次大会期间,郑州大学第一附属医院李震教授为各位专家同道介绍了《头臂型大动脉炎诊疗数据进展(2024 Update)》。欢迎阅读。
演讲题目:
《头臂型大动脉炎诊疗数据进展(2024 Update)》
演讲嘉宾:
李震教授
单位:
郑州大学第一附属医院
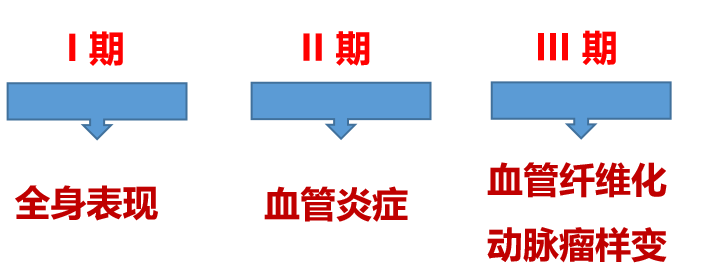
流行病学与疾病背景
定义与特征
多发性大动脉炎(Takayasu's Arteritis, TA)是一种自身免疫性疾病,累及主动脉及其主要分支(包括肺动脉),导致血管狭窄、闭塞或扩张。特征包括血管壁弥漫性增厚、纤维化,以及炎症介导的内皮功能障碍。
流行病学数据
性别与年龄:女性发病率是男性的6-8倍(86%),发病高峰在25-47岁。
地域差异:东亚发病率显著高于欧美(印度200-300/100万人vs.欧美0.2-2.6/100万人)。
诊断延迟:首次症状到确诊平均>1年,常需就诊5位医生才能确诊。
存活率:韩国10年存活率为85%(2006-2018数据)。

病理机制与诊断挑战
01
病理机制局限
涉及细胞介导的内皮损伤、抗动脉内皮细胞抗体及结核感染等因素。
分型:纤维化型、肉芽肿型、弥漫性炎症型(从动脉中层及外膜开始波及内膜的动脉壁全层病变)。
钙化问题:与年龄、脂质谱相关,但与活动评分不一致,可能加速动脉粥样硬化(J Clin Rheumatol 2021)。
02
诊断争议
活动期评估:尚无金标准。NIH标准(≥2项):全身症状(发热、肌痛等)、ESR/CRP升高、血管缺血表现、影像学管壁增厚(MRI为首选,FDG-PET/CT/超声备选)。
误诊率高:前循环缺血症状占87%,视觉障碍30%,上肢搏动减弱53-98%(Ann Rheum Dis 2024)。
关键问题:44%临床缓解患者手术标本仍显示活动性病变,活动期手术通畅率从88%降至53%(Circulation 2021)。

药物治疗进展
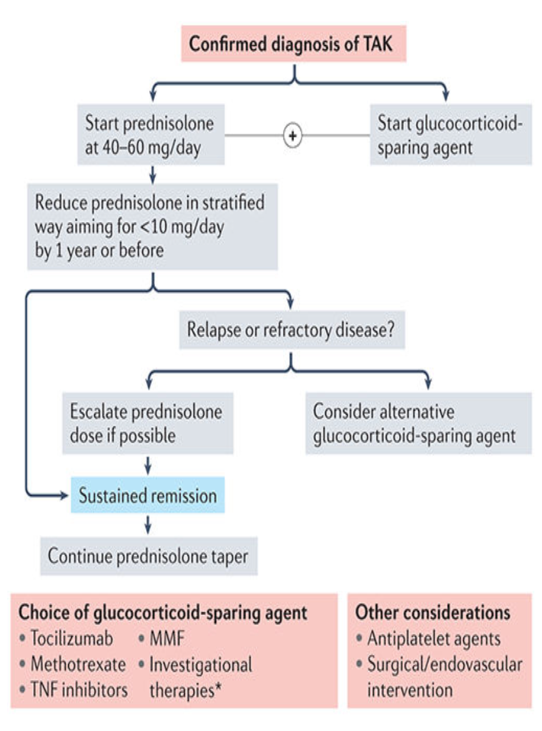
基础治疗原则
糖皮质激素:初始泼尼松30mg/d,4-6周后减量(每2周减5-10%),维持5-10mg/d达6-12个月(ESR<20mm/h, CRP<1.0mg/dl为稳定指标)。
免疫抑制剂:环磷酰胺、硫唑嘌呤、甲氨蝶呤可减少激素用量。
生物制剂:抗IL-6(如Tocilizumab)、抗TNF制剂、JAK抑制剂前景良好,可显著降低复发风险(Rheumatology 2020; Front Immunol 2022)。
其他:抗血小板/他汀类药物无心血管获益证据;运动可能改善儿童患者健康(Sci Rep 2021)。
治疗不足
12-20%患者有自限倾向,无症状者建议非手术治疗。
生物制剂使用率低,激素减量策略需优化。
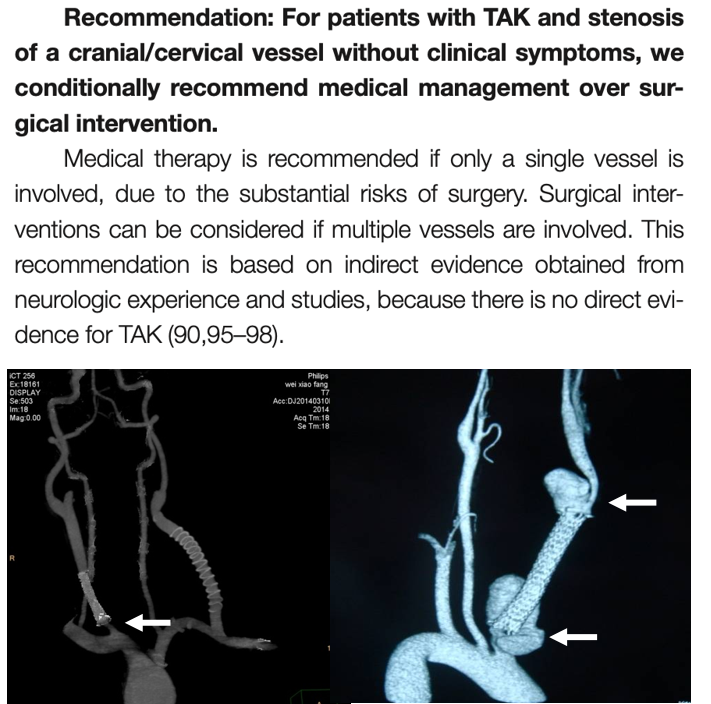
血管腔内治疗数据更新
问题与局限
再狭窄率高:克利夫兰诊所数据:78%患者中位3年内再狭窄,93%需再干预(PTA仅为短期缓解策略)。
原因:血管纤维化、病变段长、柔韧性差;支架异物诱发炎症;解剖限制(如病变段>3cm)。
技术成功率:96.7%,但5年无再干预生存率仅65.8%(Arthritis Care Res 2021)。
改进方向
病变段≤3cm时,药涂球囊或覆膜支架可能有益(缺乏高质量数据)。
推荐:无症状脑血管闭塞患者优先药物治疗(证据等级低)。
外科及复合手术结果
01
手术指证与局限
指证个体化:仅针对症状性缺血(如卒中风险),避免活动期干预(再狭窄率24-36%,血栓发生率4%)。
开放手术:10年通畅率64%(颈/锁骨下动脉),20年存活率74%;吻合口动脉瘤风险12%(Circulation 2003)。
复合手术:结合CEA+CAS,适合复杂病变,但数据不足。
02
围术期管理
活动期患者建议高剂量糖皮质激素;稳定期(ESR/CRP正常)手术更安全。
腔内vs.外科治疗比较
指标 | 腔内治疗 | 外科手术 | 数据来源 |
技术成功率 | 96.7% | 79% | Eur J Vasc Endovasc Surg 2018 |
再狭窄率 | 53.3% (中位3年) | 12.5% | J Vasc Surg 2012 |
症状复发率 | 32.3% | 11.5% | Scand J Rheumatol 2014 |
并发症率 | 50% | 37.5% | Circulation 2012 |
卒中风险 | 较低 | 较高 | Eur J Vasc Endovasc Surg 2018 |
核心结论:腔内治疗微创、可重复,但再狭窄率高;外科手术通畅率更优,但创伤大。复合手术是潜力方向(Chin Med Assoc 2021)。
典型病例分析与启示
以下病例展示治疗策略,嵌入图片紧邻原始描述:
★ 病例1(女性,30岁)
症状:头晕、复视、左手麻木;ESR 5mm/h, CRP 2.1mg/dl。
诊断:双侧颈总动脉及左锁骨下动脉闭塞。
启示:颈内/椎动脉可有效代偿;避免同期重建多支血管以防高灌注风险。
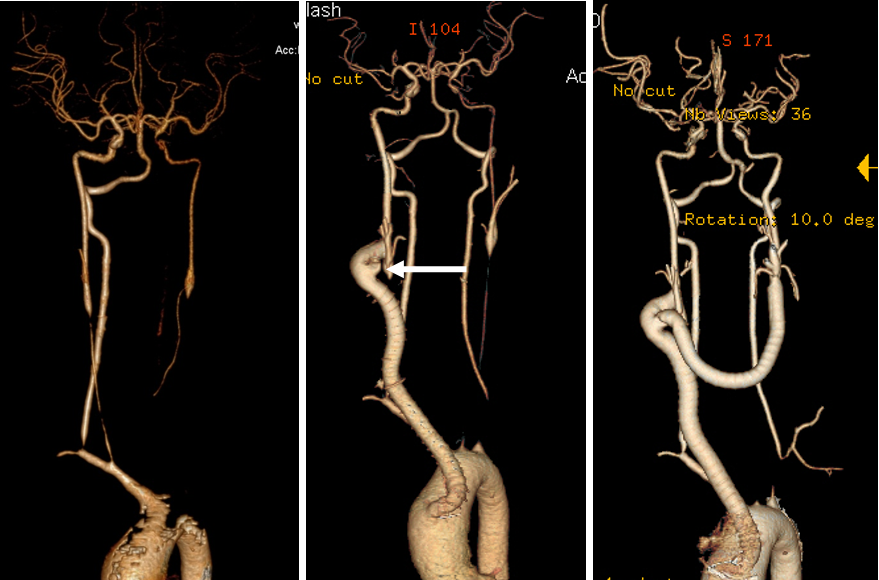
头晕及视力减弱进行性加重
★ 病例2(女性,21岁)
症状:头晕、平衡障碍;ESR 7mm/h, CRP 2.4mg/dl。
诊断:双侧颈总动脉、椎动脉及锁骨下动脉闭塞。
启示:优先腔内重建流入道(如锁骨下动脉),避免开胸创伤;TCD监测脑血流。
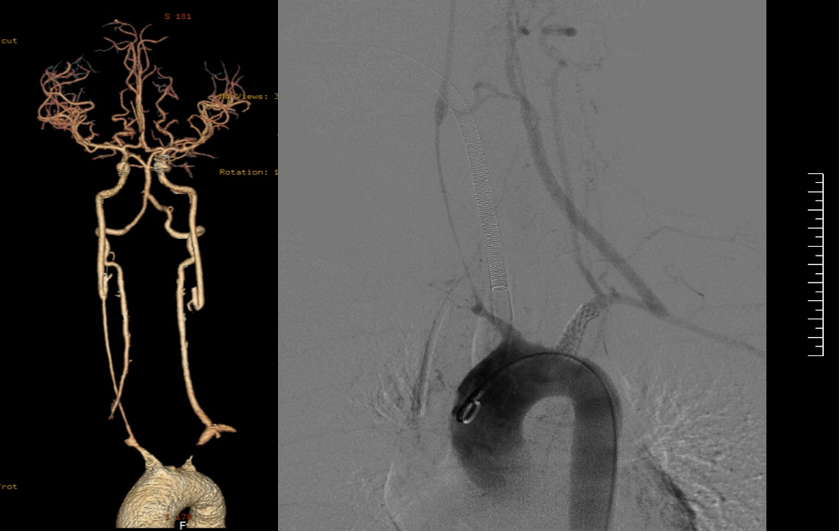
前及后循环症状
★ 病例3(女性,24岁)
症状:缺血性卒中;ESR 10mm/h, CRP 2.3mg/dl。
诊断:双侧颈总动脉闭塞。
启示:球扩覆膜支架重建颈总动脉近端血流,但复合手术需更多数据支持。
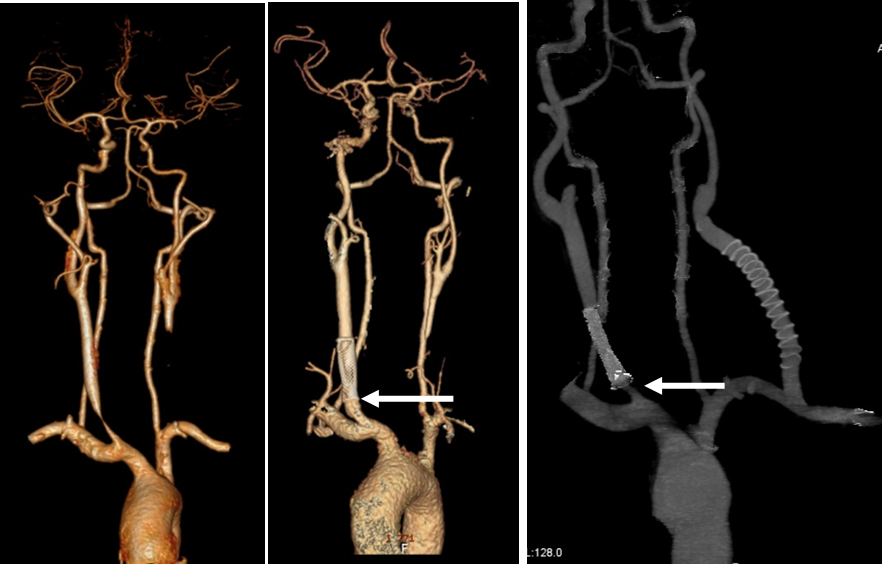
前循环缺血症状
病例共性启示
1. 单侧血流重建可缓解症状(依赖良好Willis环),多支重建增加脑出血风险。
2. 颈外动脉重建对改善TA症状有意义。
3. 新材料(如覆膜支架)可能提高通畅率,但证据不足。
核心建议与未来方向
诊疗原则
避免活动期干预:无症状者不推荐手术;活动期优先药物治疗(ESR/CRP稳定8-10周)。
干预策略:单侧症状性病变首选腔内或复合手术;多支病变谨慎评估高灌注风险。
多学科协作:结合风湿科、血管外科和神经介入团队(Heart 2021)。
未来展望
精准医疗:聚焦生物标志物(如IL-6、MMP)和分子图谱,实现个性化治疗。
研究方向:优化生物制剂应用;积累复合手术长期数据;开发低炎症反应支架材料(Curr Opin Rheumatol 2021)。
小结
头臂型大动脉炎的管理需个体化评估活动期和血管病变,腔内治疗再狭窄率高,外科手术更持久但创伤大。未来依赖精准医疗突破,以改善患者长期预后。
专家介绍

李震教授
郑州大学第一附属医院
腔内血管外科主任
医学博士,二级教授
博士生导师,博士后导师
河南省医学会血管外科学分会主任委员
中华医学会外科学分会血管外科学组委员
中国医师协会血管外科医师分会常委及内脏动脉学组副组长
国家心血管病专家委员会血管外科委员会常委
中国卒中专科联盟颈动脉外科专家委员会副主任委员
中华血管外科培训工程专家委员会TIPS培训中心主任
河南省卒中学会颈部血管分会主任委员
河南省健康科技学会血管疾病专委会主任委员
河南省重点学科(血管外科)及河南省外周血管疾病医学重点实验室负责人
河南省血管疾病防治创新型科技团队负责人
国际血管联盟肿瘤相关血管重建专委会主任委员
中国医师协会腔内血管学专委会常委
中国研究型医院学会血管医学专委会常委
中国微循环学会及海医会血管外科专委会常委
中国老年医学学会周围血管疾病管理分会常委
美国血管外科年鉴(AVS)编委
《中华血管外科杂志(中英文)》副总编辑
《中国血管外科杂志》常务编委
近年主持国家自然科学基金面上项目四项
