CEC2024 | 李晓强教授:做好涉及内脏区主动脉瘤的开窗分支支架手术


2024年10月31日—11月3日,备受瞩目的第十五届中国血管论坛(CEC2024)于北京盛大召开,国内外专家齐聚一堂共襄盛会。本次大会设置知名专家面对面、中青年专家论坛、学术专题讲座,病例直(录)播、外周血管介入前沿与争锋辩论赛、疑难病例大查房、复杂血管疾病、血管外科危重症管理、血管疾病治疗并发症处理及预防、外周器械新技术新疗法、下肢动脉减容规范化应用最新证据深度解读、国际专场@CEC等热点板块,全面展现最新的血管疾病诊疗方法和技术,为广大血管外科医务工作者及同道提供了一场内容丰富、高质量、高水平的学术盛宴。
本次大会期间,南京大学医学院附属鼓楼医院血管外科李晓强教授与各位专家同道分享讨论了《做好涉及内脏区主动脉瘤的开窗分支支架手术》。该手术体现了血管腔内治疗的高度复杂性和精准性要求。李教授详细介绍了手术关键技术要点和临床经验,内容涵盖术前规划、术中操作细节及术后并发症预防,旨在帮助医生更好地掌握这种复杂的微创手术技术,提高手术成功率和患者的预后。欢迎观看。
演讲题目:
《做好涉及内脏区主动脉瘤的
开窗分支支架手术》
演讲嘉宾:
李晓强教授
单位:
南京大学医学院附属鼓楼医院血管外科
前
言
涉及内脏区的主动脉瘤腔内修复是一种顶尖的微创手术技术,主要用于治疗复杂的主动脉瘤。手术的关键在于详细的术前规划、精准的开窗和分支支架置入操作和术后管理,这样才能有效提高手术的成功率,减少并发症的发生。
一
精细术前规划
★ CTA影像评估关键点
1. 评估主动脉弓有无钙化、斑块及附壁血栓(预防术中栓塞)
2. 检查降主动脉、腹主动脉及髂动脉入路的形态、钙化、狭窄及扭曲程度(影响支架输送及定位)
3. 关注内脏动脉开口状态:狭窄/闭塞(决定代偿循环和手术策略)
特殊解剖情况
既往A型夹层术后:弓上分支可能移植至升主动脉
夹层动脉瘤:需明确内脏动脉真/假腔供血
锁骨下动脉闭塞或扭曲:影响上入路选择
★ 入路选择与操作细节
1. 上入路:内脏动脉的超选入路
需评估锁骨下动脉通畅性、主动脉弓部钙化血栓、弓降部主动脉扭曲程度及夹层动脉瘤的真假腔分布。
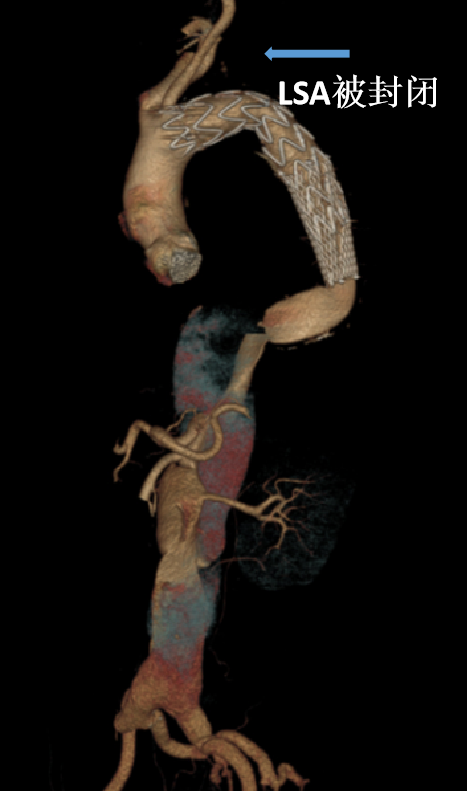
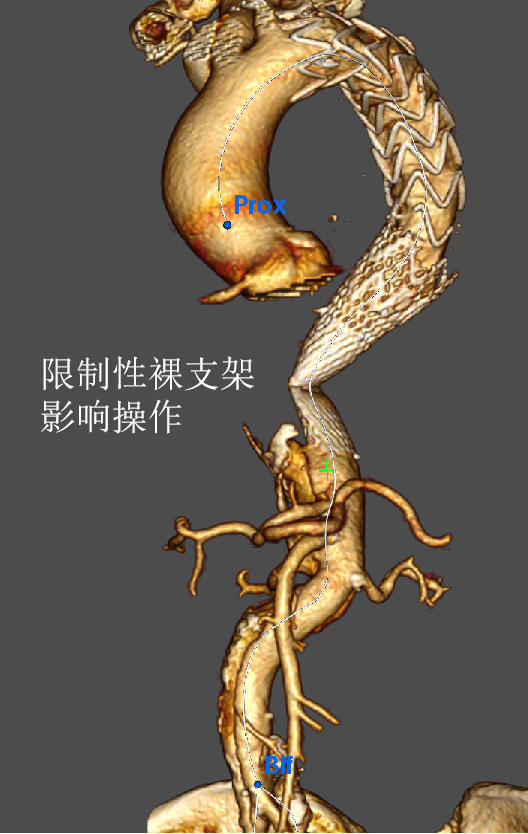
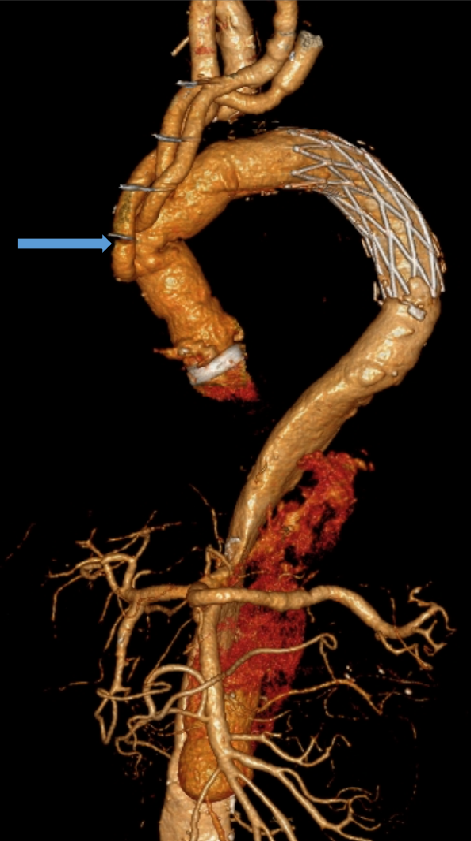
LSA被封闭,升主置换术后:
弓部三根动脉均移位到升主
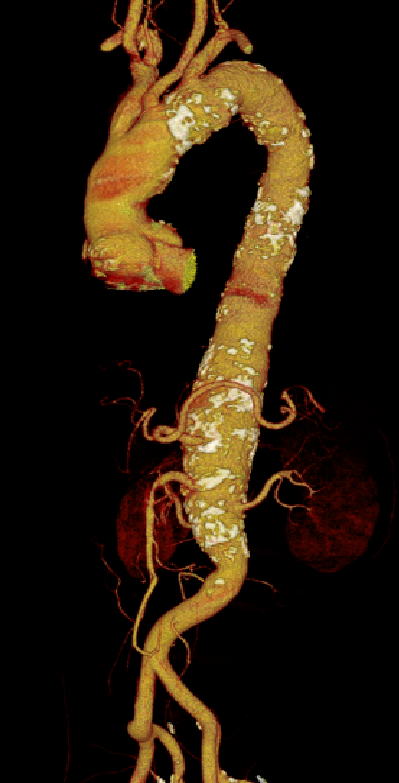
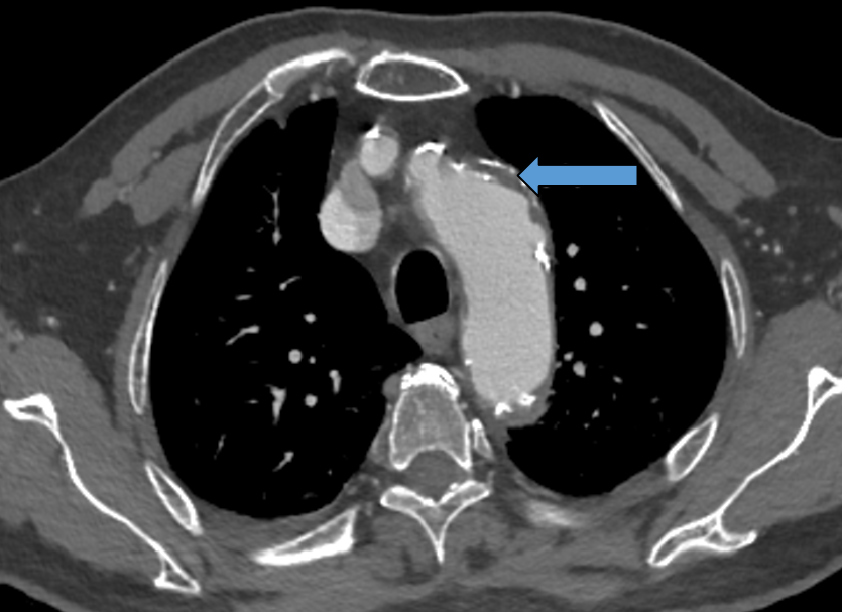
主动脉弓部钙化血栓:剐蹭脱落
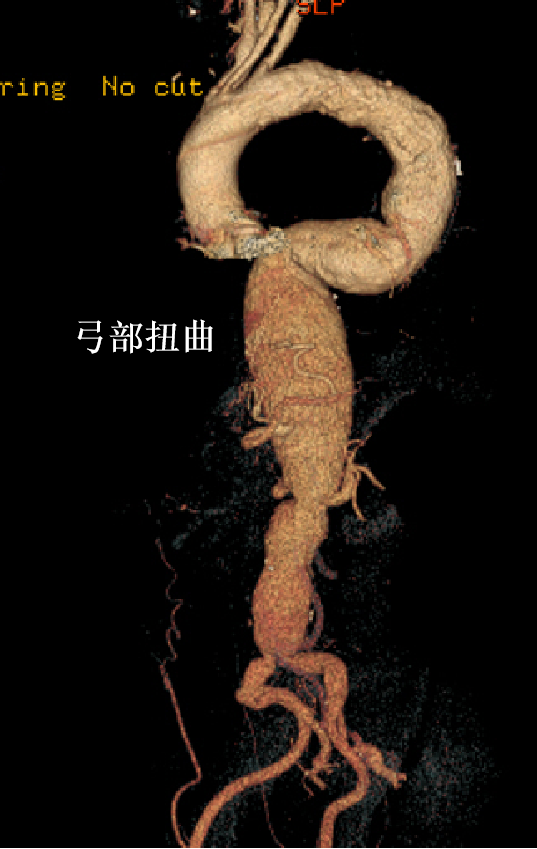
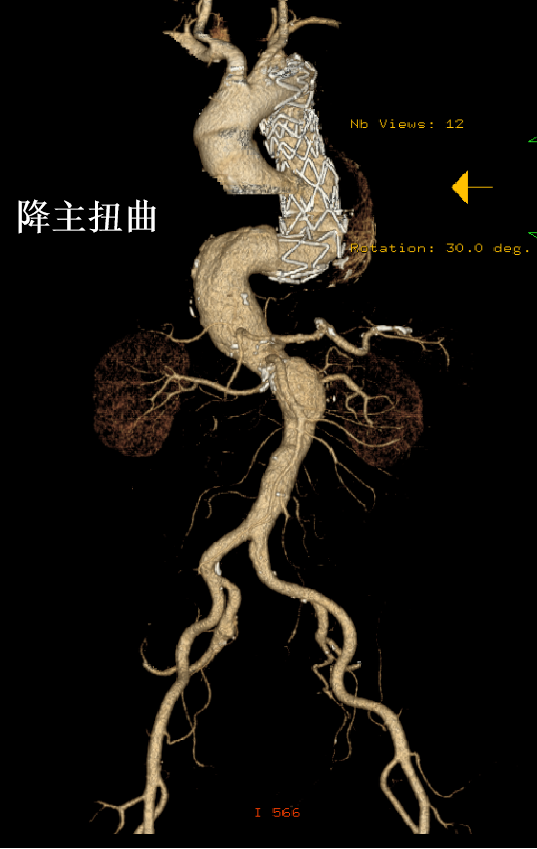
血管严重扭曲:导管导丝不可控、难超选;
长鞘不够长、进不了内脏动脉,分支支架进入难。
2. 下入路:通过髂动脉进行操作
需要注意髂动脉钙化、狭窄情况,确保主体支架能顺利进入并调整位置。
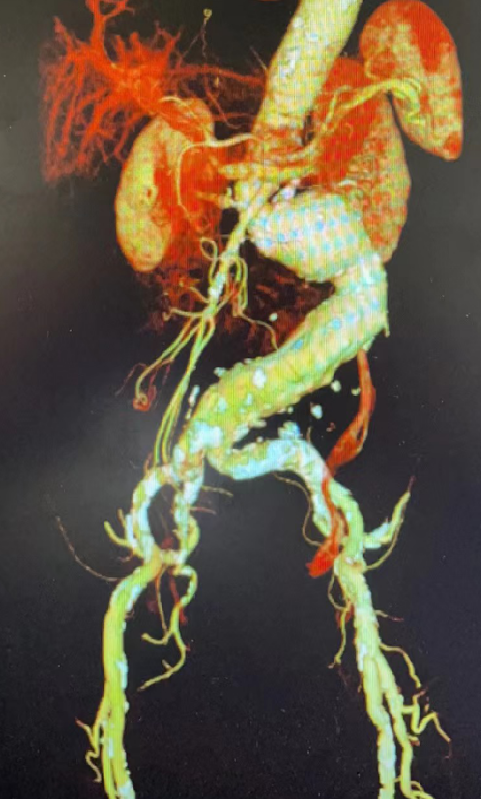
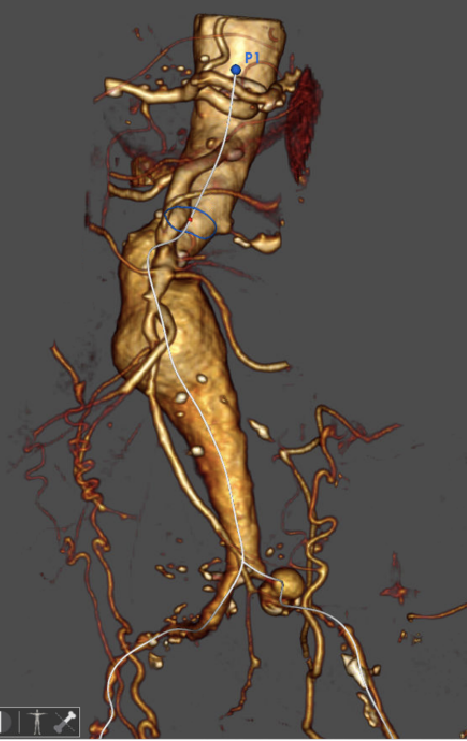
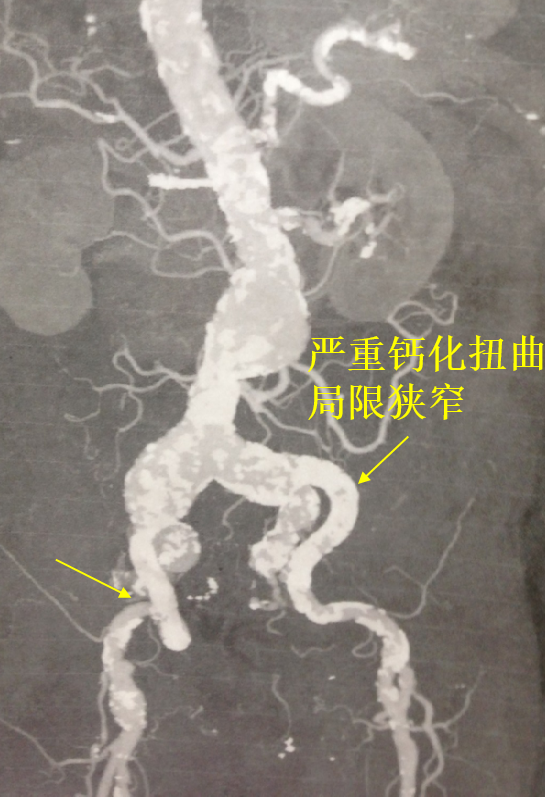
髂动脉严重钙化、狭窄:主体支架能否进入?能否顺利调整位置?
3. 内脏动脉开口:确认肠系膜上动脉和肾动脉的狭窄或闭塞情况,辨认代偿血管,避免术后并发症
肠系膜上动脉
有狭窄或闭塞,需辨认代偿血管
常规:IMA或髂内代偿,需术中造影证实并避免被封闭
术后注意观察有无腹胀、腹痛,以尽早发现肠道缺血
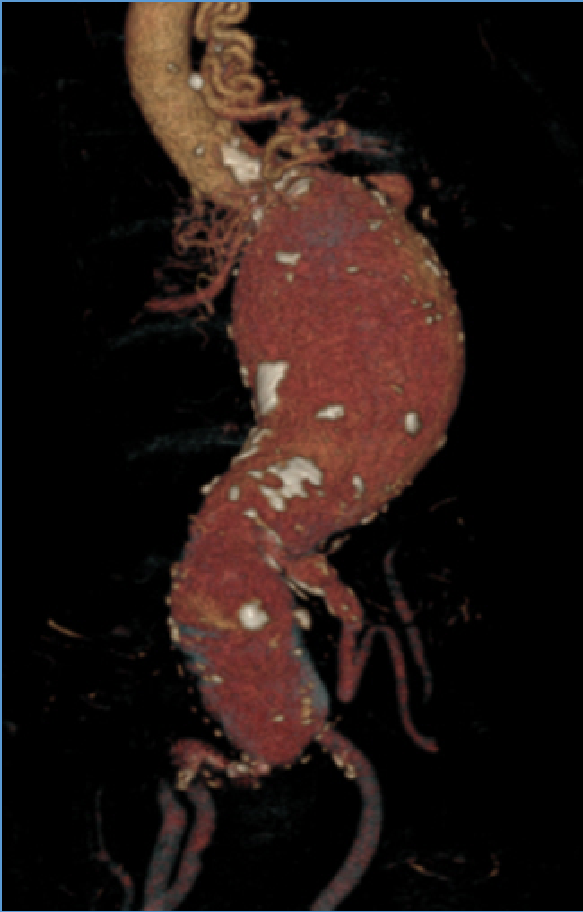
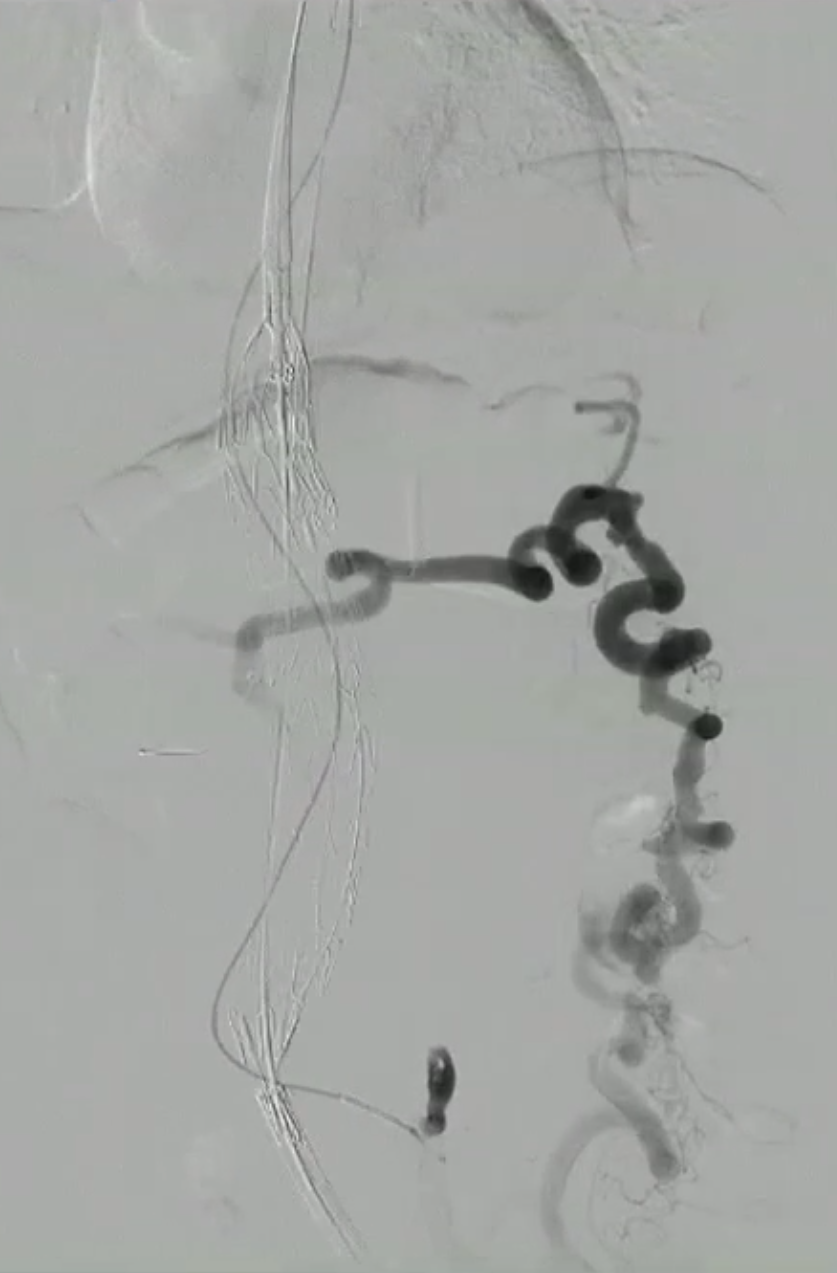
肾动脉
一侧肾动脉闭塞、肾萎缩、失功,对侧肾需要格外注意开口处有无斑块
二
主体支架束径
★ 束径调整原则
正常瘤颈:缩小25-30%
复杂瘤颈(钙化、扭曲):增加束径至30-50%,便于术中主体支架的位置调整和窗孔对位
入路狭窄时,需警惕束径导丝脱出
★ 输送系统匹配
严重扭曲需延长鞘辅助,确保分支支架顺利进入目标血管
三
支架稳定性与预防位移
★ 大动脉瘤
分支支架置入后,需预防分支支架从窗口或内脏动脉脱出。动脉瘤形态变化(如主动脉搏动、内漏致瘤体增大)可能导致支架脱出。
预防措施:
内分支或外分支支架应进入主体支架内1cm,进入内脏动脉>2cm。
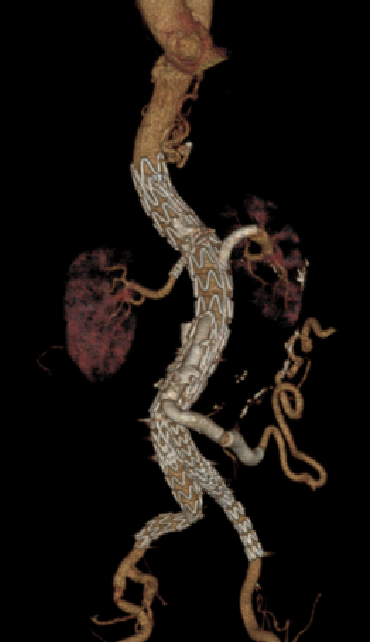
病例:复杂TAAD多次手术后,IIIc型内漏
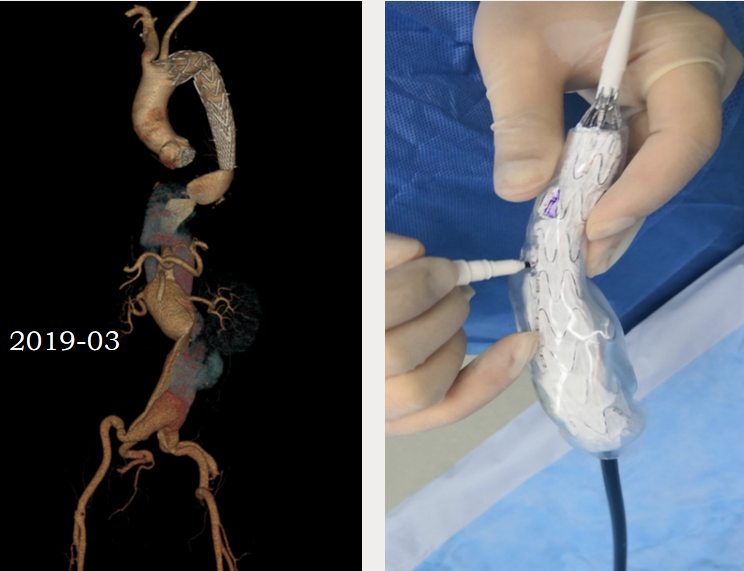
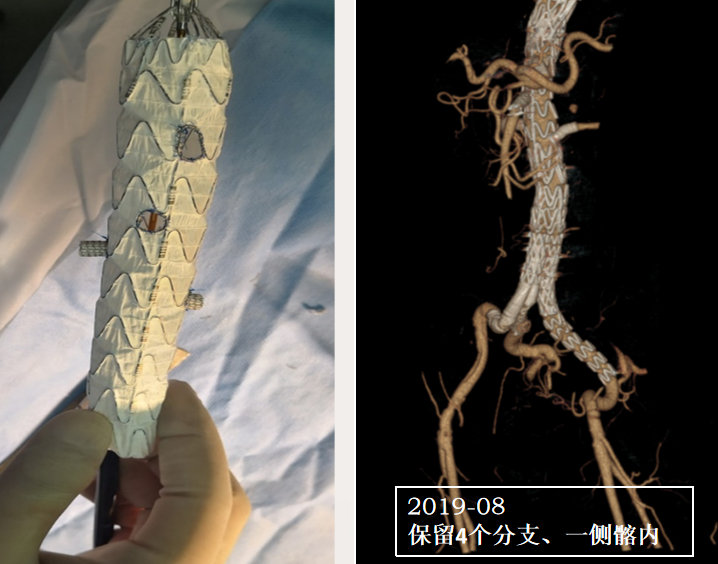
术后2年随访:动脉瘤增大、左肾支架脱出
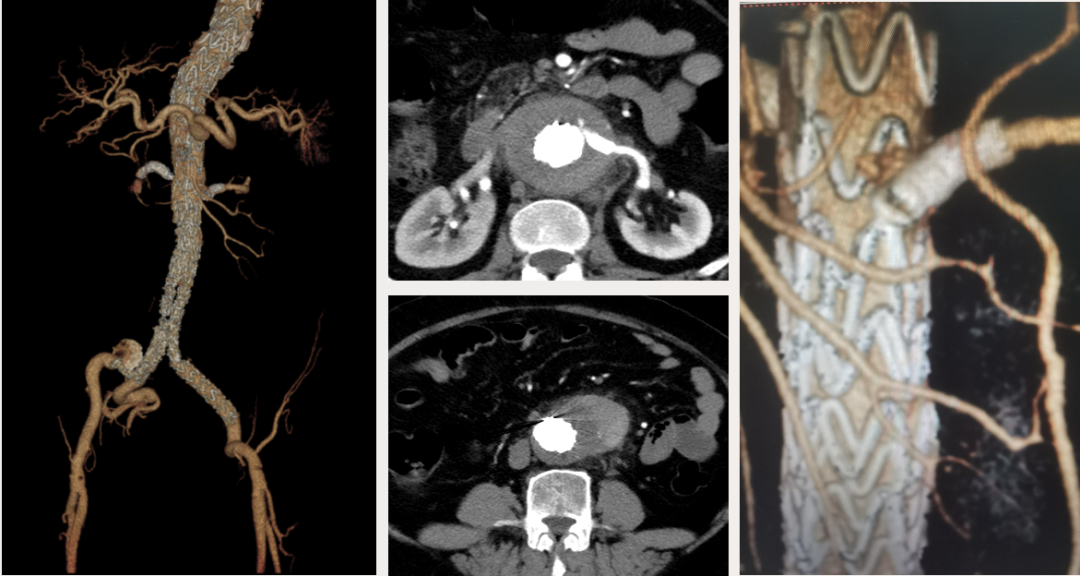
★ 大动脉瘤或偏心性动脉瘤术后
如果突然体位变化,有可能主体支架移位导致分支支架从窗口或内脏血管附着处脱出,引起内脏动脉急性阻塞和缺血。
预防措施:
建议至少置入两个分支支架,以固定主体和分支支架。
四
分支支架置入细节
内脏血管重建难度和并发症率高,远期通畅率相对差。操作中多个细节,请务必精细小心!
★ 精准把握远端附着点
分支支架进入内脏动脉的长度,确保支架结构和附着部位的稳定。
1. 腹腔干动脉
长度>2cm :支架远端置于主干
长度<2cm:需评估胰十二指肠动脉弓代偿情况。如正常,则附着点进入脾动脉
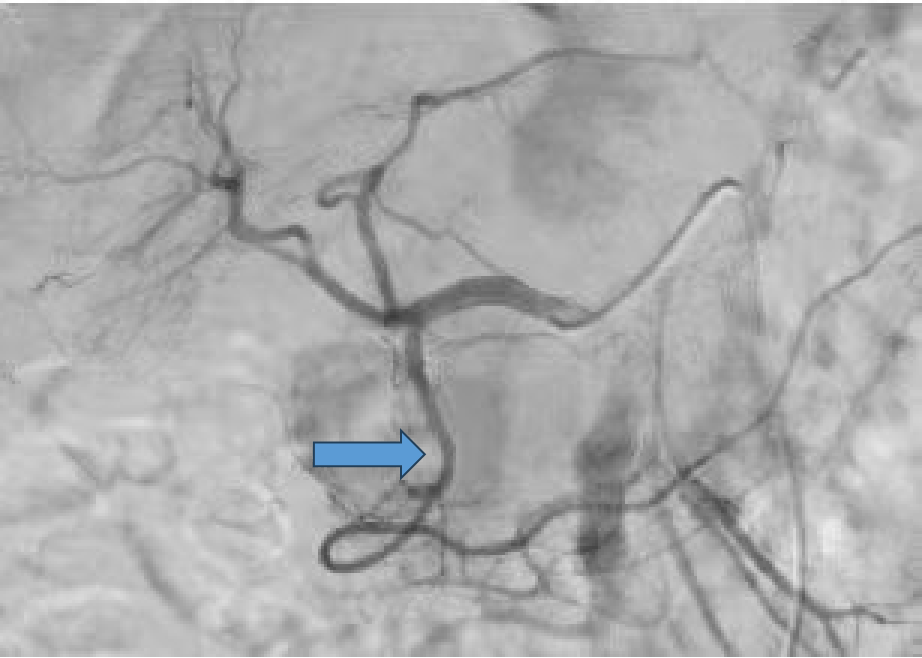
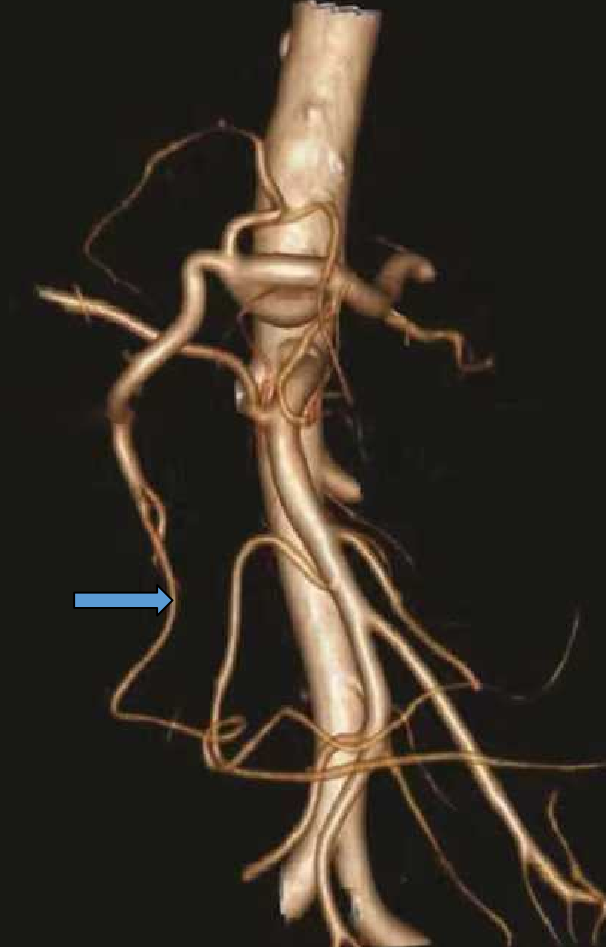
CA与SMA之间的侧枝
2. 肠系膜上动脉
最重要,必须保证分支支架的稳定,保持其长期通畅!我们的经验:
进入长度:3cm--4cm
支架类型:自膨式支架
3. 肾动脉
因主干短(男性2.76±1.09cm,女性1.93±1.11cm)且管径小,需精细操作,避免导丝穿出或包膜下血肿
球囊预扩张+长鞘保护
选择适宜的支架长度
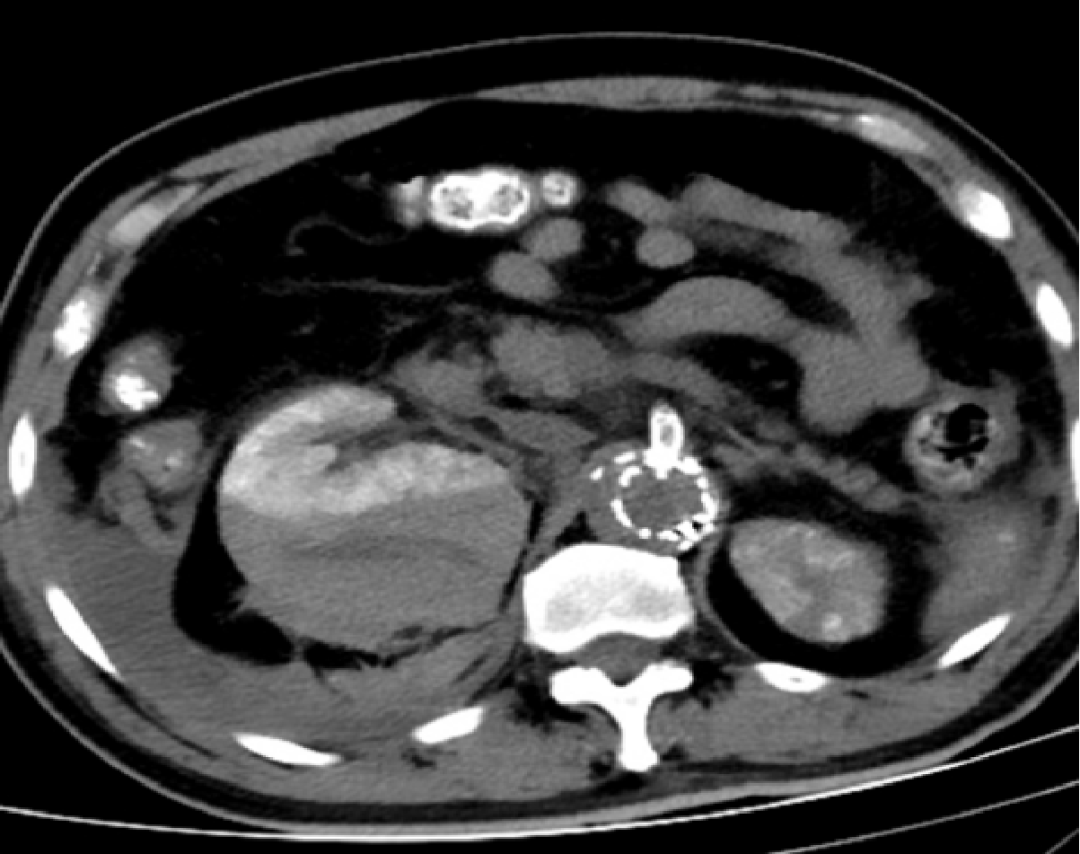
病例:包膜下血肿
术后第二天:腹胀,血常规:血色素10.4g,肾功能指标稍高
术后第三天:血压下降85/50mmHg,心率增快,胸闷加重。血常规示血色素7g,肾功能异常。CT右肾包膜血肿,后腹膜血肿
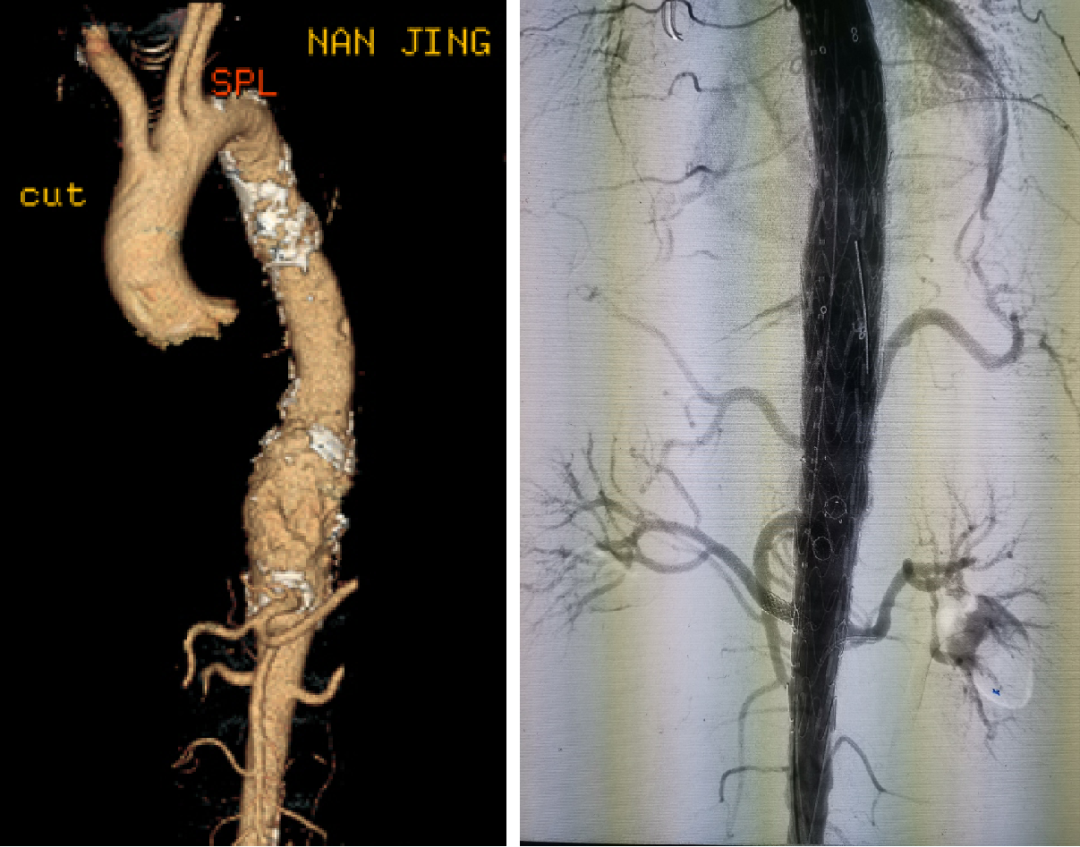
★ 支架种类选择
推荐自膨式覆膜支架,避免球扩式支架因后续操作(如刷蹭)导致变形或阻塞。
★ 关键操作原则:
主刀与助手协同监控导丝位置
避免反复操作导致斑块破裂
精准定位分支支架远端附着点
小结
目标 :降低内漏、移位风险,提高远期通畅率及手术成功率。
技术核心 :精准的术前规划、入路选择、支架稳定性控制及分支支架细节把控。这些要点共同确保手术的成功和患者的安全。
专家介绍

李晓强教授
南京大学医学院附属
鼓楼医院血管外科
行政主任
教授、主任医师
医学博士、博士生导师
血管外科学科带头人
享受国务院津贴专家、
荣获“2019国之名医”殊荣
中国医师协会血管外科医师分会副会长
国家心血管病专家委员会血管外科专委会副主任委员
江苏省医师协会血管外科医师分会主任委员
国际血管联盟中国分会部主席
国际血管联盟中国分部非血栓性静脉疾病专家委员会主任委员
国际静脉联盟中国静脉学会副会长
中华医学会外科学分会血管外科学组委员
中华医学会医学工程分会血管与组织工程专业委员会副主任委员
中华老年医学会血管专家委员会副主任委员
中华医学会组织修复与再生分会常务委员
中华医学会组织修复与再生分会血管再生学组副组长
中华医学会组织工程分会干细胞专业委员会副主任委员
《中华医学杂志英文版》编委、《中华血管外科杂志》副主编、《中华细胞与干细胞杂志》编委、《中华普通外科杂志》通讯编委
从事血管外科工作近30年,潜心血管疾病的临床诊治和基础研究,曾赴美国及德国进修专研。在复杂的主动脉夹层、胸腹主动脉瘤等治疗上先后开展了“烟囱”、“开窗、多分支支架”、“三明治”、“单分支支架”等技术;对于下肢动脉硬化性闭塞症,除了常规的手术及腔内治疗外,还开展了干细胞移植,斑块旋切、药物涂层球囊等技术;针对急性下肢深静脉血栓、早期即在国内开展了手术取栓、导管溶栓等治疗,以第一执笔人身份撰写修订了我国第二、三版“深静脉血栓形成的诊断和治疗指南”。
累及发表论文200余篇,其中SCI 收录50余篇。主持国家自然科学基金、江苏省自然科学基金、江苏省科技厅重点临床专项等多项课题,研究成果获得省科技进步一等奖、省医学新技术一等奖等多项奖励。
