CEC 2025 | 王深明教授:幼儿腹主动脉瘤术后人工血管闭塞的长期随访


2025年11月6日—9日,由中国人民解放军总医院第一医学中心、复旦大学附属中山医院、首都医科大学附属北京安贞医院、海峡两岸医药卫生交流协会血管外科分会、中国研究型医院学会血管医学专业委员会、北京博瑞血管健康公益基金会共同主办,中国人民解放军总医院第一医学中心,北京鼎瑞聚鑫科技有限公司承办的第十六届中国血管论坛(CEC2025)在北京隆重召开。本次盛会全面展现最新的血管疾病诊疗方法和技术,为广大血管外科医务工作者及同道呈现了一场内容丰富、高质量、高水平的学术盛宴,共话学科发展的崭新未来!欢迎阅读。
演讲题目:
《幼儿腹主动脉瘤术后人工血管闭塞的长期随访》
演讲嘉宾:
王深明教授
单位:
中山大学附属第一医院血管外科

从“血管置换”到“侧支代偿”的思维跃迁:一例关于生长发育与血液动力学的医学奇迹

在血管外科的临床实践中,人工血管移植术是治疗腹主动脉瘤的金标准。然而,当这一术式应用于幼儿这一特殊群体时,一个核心矛盾便无法回避:生长发育的自体血管与固定口径的人工血管之间的冲突。
通常的认知是,人工血管一旦发生闭塞,意味着手术失败,患者将面临截肢甚至死亡的风险。但在2025年第十六届中国血管论坛(CEC)上,中山大学附属第一医院血管外科的王深明教授团队,通过一份长达17年的珍贵随访报告,向我们展示了一个截然不同的医学图景。
这不仅是一份关于“手术并发症”的记录,更是一篇关于人体代偿机制的赞歌。今天,让我们跟随王深明教授的视角,深入剖析这5例幼儿腹主动脉瘤术后远期随访的惊人发现。
破局:幼儿腹主动脉瘤的“无解”难题

病例背景与手术抉择
中山一院血管外科团队自2007年至2024年,共施行了11例小儿腹主动脉瘤手术,其中幼儿(0-3岁)腹主动脉瘤5例。早在2012年,团队就在《Ann Thorac Surg》发表文章报道了相关经验。
对于幼儿患者,腔内治疗(支架植入)是绝对禁忌。
原因一: 幼儿血管极细,无法容纳支架输送系统。
原因二: 支架无法随患儿生长而延展,且血管壁承受力差,支架植入后并发症极高。
因此,开放手术成为了当时唯一的救命稻草。然而,开放手术同样面临巨大的技术挑战--口径不匹配。
核心矛盾:为了未来而“过度”设计
在为幼儿进行人工血管置换时,外科医生面临着一个两难的困境:
如果按照患儿当前的血管口径(如髂总动脉仅4mm)选择人工血管,那么随着孩子长大,人工血管将成为限制血流的“瓶颈”,导致术后迅速闭塞。
为了适应患儿未来的生长发育,医生必须选择口径远大于自体血管的人工血管(如使用12mm Y型人工血管吻合在6mm的自体血管上)。
这就埋下了隐患:随着患儿身体长高、血管增粗,原本“过大”的人工血管会因为身体的拉伸而变长、变窄,最终走向狭窄或闭塞。
随访实录:人工血管的“宿命”
与侧支循环的“觉醒”

王深明教授团队对5例患儿进行了长期随访,其中随访时间最长的已达17.8年(2007年8月手术)。我们选取其中三个典型案例,来观察这一动态演变过程。
★ 病例一:17个月大的抉择
术前: 腹主动脉瘤最大横径8.9cm,双侧髂总动脉仅4mm。行腹主动脉瘤切除+Y型人工血管(12×6mm Dacron)植入术。
术后1-3年: 人工血管通畅,管壁完好,血流正常。
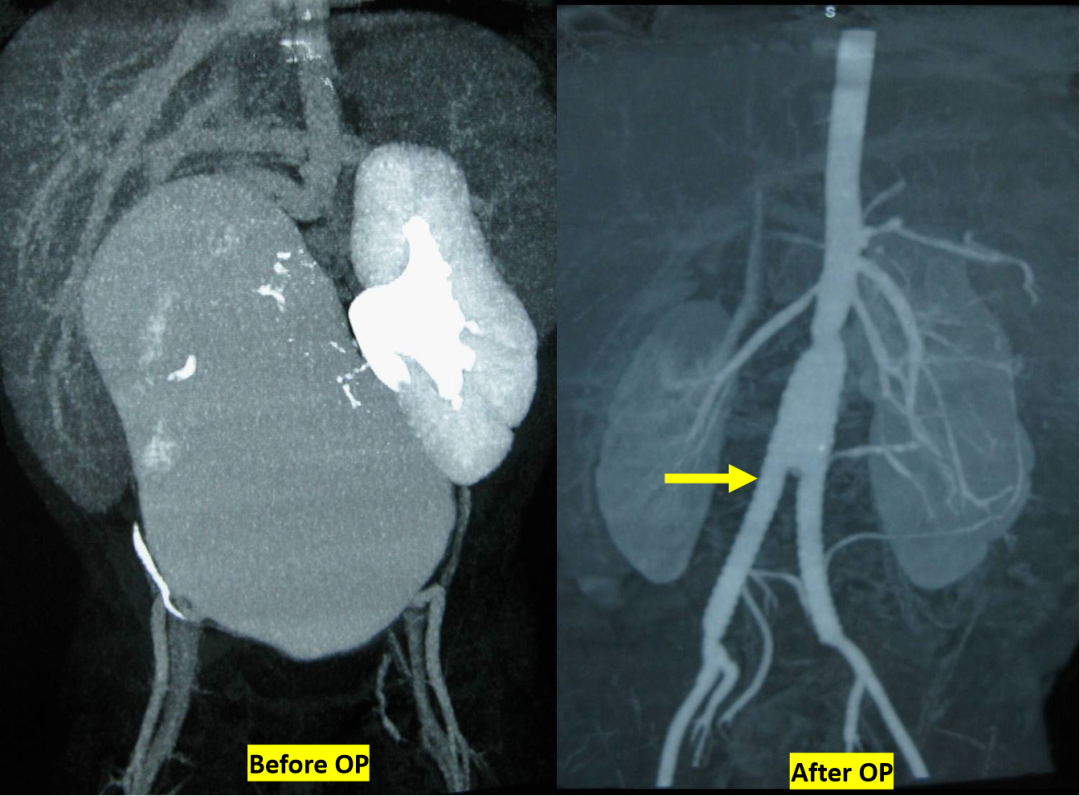
图:术前术后即刻影像
术后11年(患儿12岁): 影像学出现转折。双侧髂总动脉起始端出现混合斑块,管腔中-重度狭窄。虽然人工血管仍通畅,但侧支循环已开始建立。
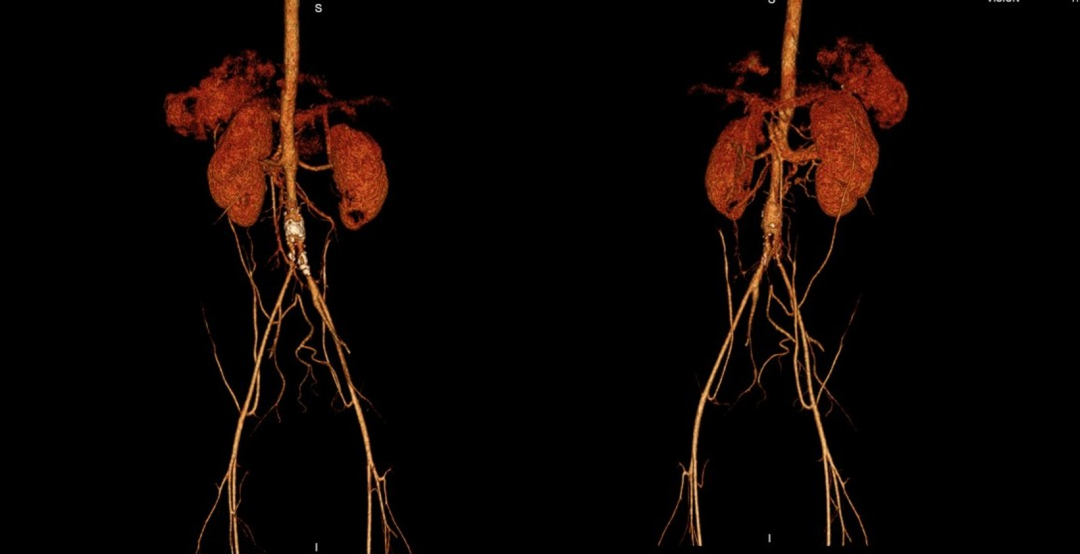
图:术后11年随访影像
现状: 尽管人工血管段出现狭窄,但患儿下肢无缺血表现,生长发育正常。
★ 病例二:人工血管闭塞后的“华丽转身”
这是团队随访时间最长的一例(术后17年,患儿现年20岁)。
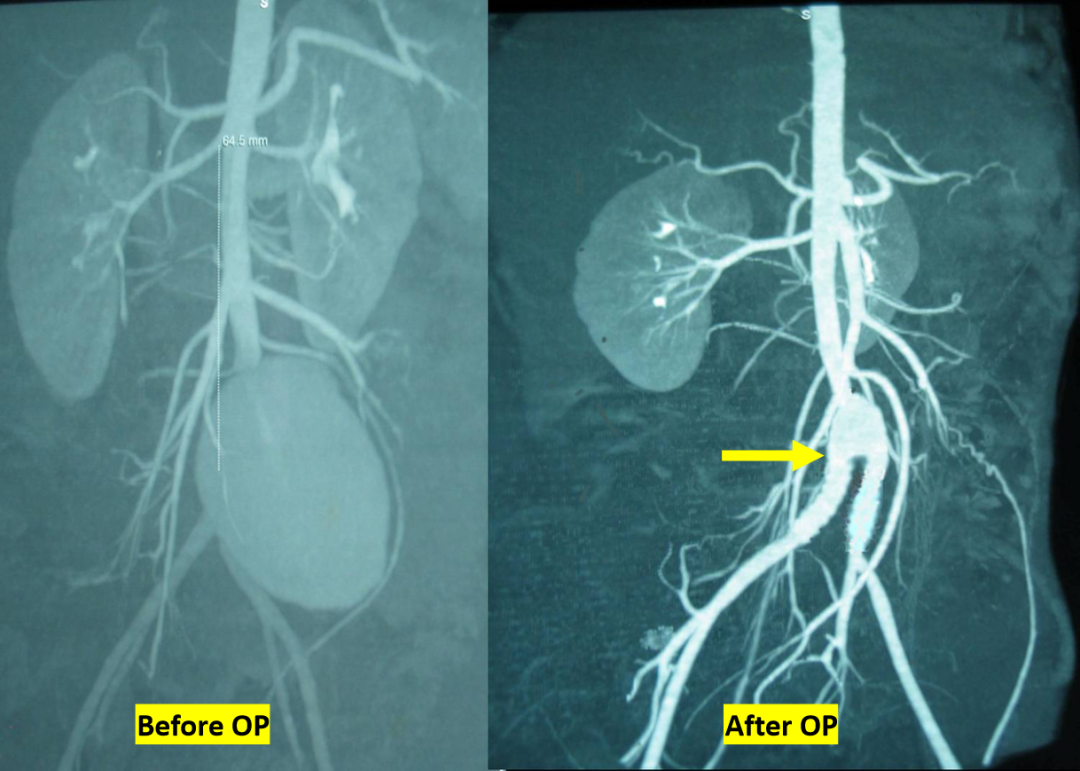
图:术前术后即刻影像
早期: 术后1年发现左髂支血栓形成,右髂支狭窄。
中期(术后10年): 腹主动脉人工血管双髂支完全闭塞,附壁血栓形成。
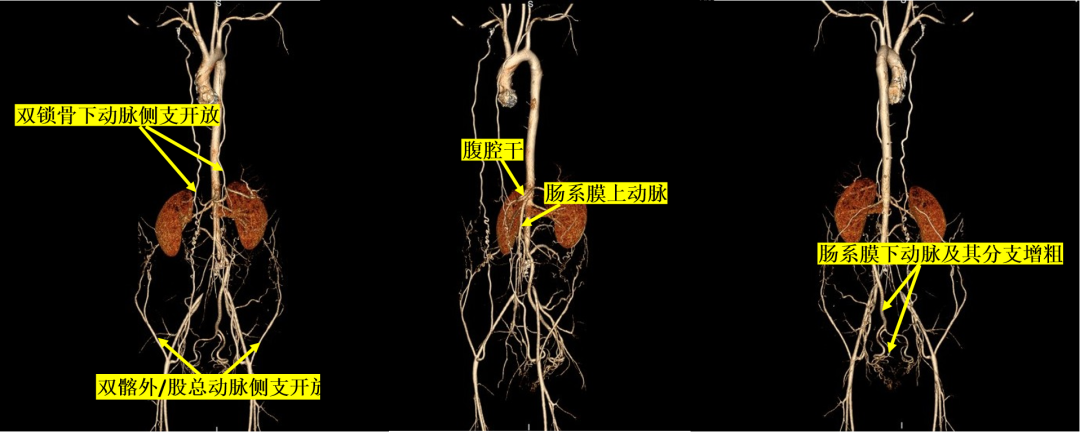
图:术后10年随访影像
惊人发现(术后17年): 尽管人工血管完全闭塞,但患儿不仅存活,而且生活质量极高。
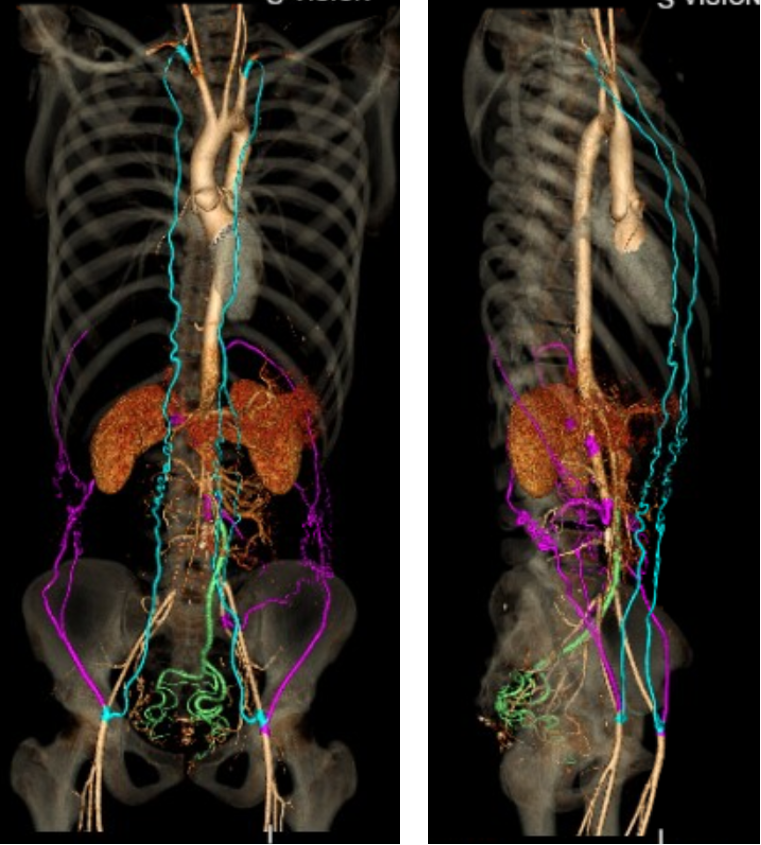
图:术后17年随访
CTA清晰地展示了三条庞大的侧支循环通路:
锁骨下动脉通路(蓝色所示): 锁骨下→胸廓内→腹壁上→腹壁下→股总动脉。
腰动脉通路(粉色所示): 腰动脉→旋髂深动脉→股总动脉。
★ 病例三:印证规律
术后16年的随访显示了与病例二完全一致的侧支循环建立模式。这证明,这种代偿机制并非偶然,而是人体在面对主干血管闭塞时的一种必然生理反应。
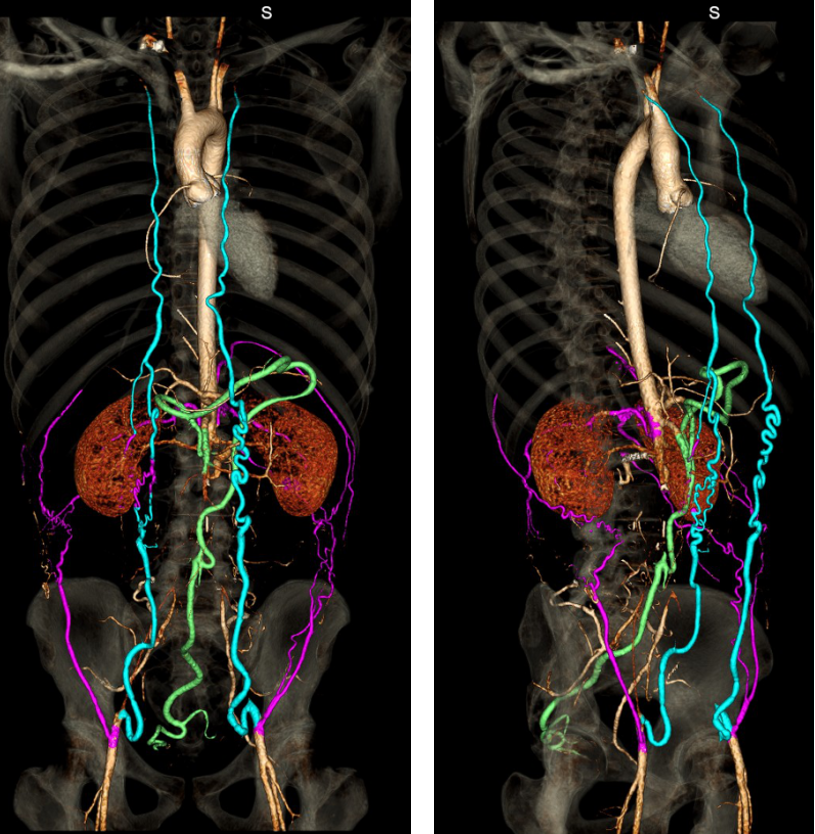
图:术后16年随访影像
深度解析:血流动力学的“硬核”数据

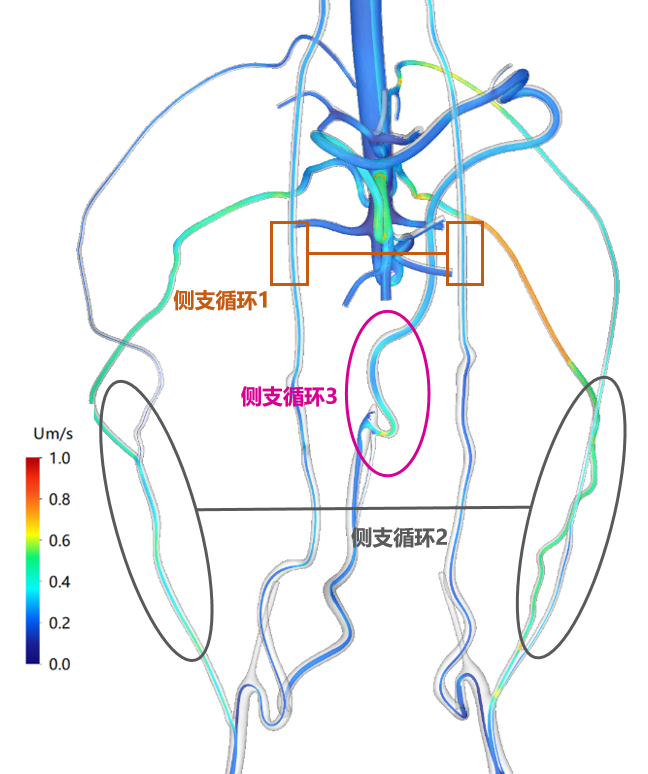
为了科学地解释为什么人工血管闭塞后下肢没有坏死,王深明教授团队联合生物力学专家,基于三位长期随访患者的CTA数据,构建了三维主动脉及侧支循环流体模型,进行了详细的计算流体力学(CFD)分析。
01
压力分布分析
锁骨下-腹壁下通路: 压力云图显示,该通路的压降较大,尤其是左侧,提示血流阻力相对较高,可能与局部血管迂曲或狭窄有关。
肠系膜-直肠通路: 压降较小,说明该通路的血流阻力较低,是高效的代偿通道。
02
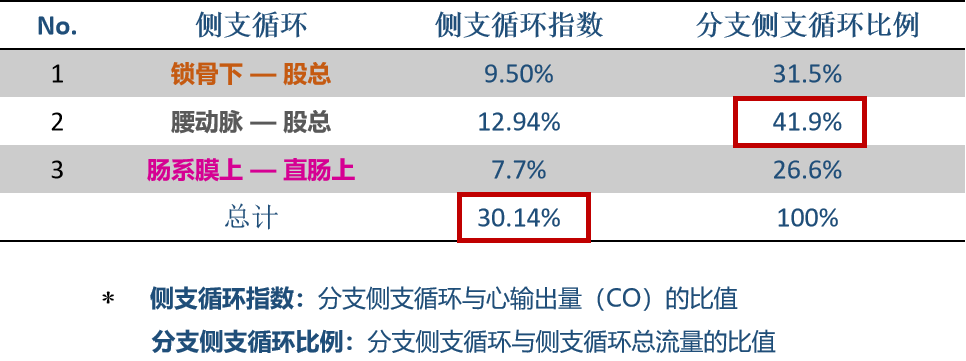
流量贡献分析(关键数据)
团队计算了侧支循环指数(分支侧支循环流量/心输出量)及分支侧支循环比例。结果显示:
结论:
侧支血管的总流量非常可观,接近心输出量的30%。
腰动脉系统是代偿供血中的“主力军”,其流量比例高达41.9%。这提示我们在手术中,应尽可能保护腰动脉的完整性,或者在设计重建方案时,预判腰动脉侧支的代偿潜力。
临床启示:是否需要再次手术?

基于这17年的随访数据和血流动力学分析,王深明教授团队得出了一个极具临床指导意义的结论,这将直接改变我们对这类患者的管理策略:
无需过度干预
以往的观点认为,人工血管闭塞是手术失败,必须进行再次手术(如再次置换人工血管)。但本研究发现,随着患儿长大,虽然人工血管拉长、变窄甚至闭塞,但侧支循环的建立非常完善,能够满足下肢的供血需求。
避免“二次开胸/开腹”的创伤
再次进行开放手术置换人工血管,对于已经建立良好侧支循环的患者来说,不仅创伤巨大,而且可能破坏已经形成的侧支网络,反而导致缺血风险。
重新定义“成功”的手术
对于幼儿腹主动脉瘤,我们的手术目标不应仅仅局限于“人工血管的长期通畅”,而应着眼于“为患儿争取生长发育的时间,并诱导侧支循环的建立”。
写在最后:外科医生的哲学思考

这5例患儿的故事,从2007年延续至今,见证了孩子们从襁褓中的婴儿成长为挺拔的青年,也见证了中山一院血管外科团队的探索与坚守。
这不仅是技术的胜利,更是对人体生理极限的深刻洞察。它告诉我们:
人体的代偿能力远超我们的想象。 在主干道断绝后,身体能通过锁骨、腰部、肠道等看似无关的路径,开辟出一条条“生命线”。
外科决策需具备“时间维度”。 针对儿童的手术,不能仅看眼前,必须考虑到10年、20年后的生理变化。
有时候,“不作为”也是一种智慧。 在侧支循环已经代偿良好的情况下,尊重机体的自然选择,避免激进的再次手术,才是对患者最大的保护。
王深明教授总结道:“以前我们曾考虑是否为这些孩子置换新的人工血管,但长期随访告诉我们,也许自然建立的侧支循环,就是最好的‘生物血管’。”

专家简介

王深明教授
中山大学附属第一医院血管外科、医学博士、FACS、二级教授、一级主任医师、博士导师
中山大学血管外科研究中心
血管疾病诊治技术国家地方联合工程实验室
中山大学附属第一医院血管外科学科带头人和首席专家
中华医学会外科学会血管外科学组名誉组长
中国医师协会血管外科医师分会名誉会长
国际静脉学联盟中国静脉学会会长
美国血管外科学会荣誉会员
美国外科医师学院委员
亚洲静脉论坛主席
香港外科医学院荣誉院士
广东省健康管理学会会长
广东省血管疾病诊治工程技术研究中心主任
血管疾病诊治技术国家地方联合工程实验室(广东)荣誉主任
《中华血管外科杂志》、《中国血管外科杂志》(电子版)和《中华普通外科学文献》(电子版)主编,《Annals of Vascular Surgery》等多个核心期刊编委
几十年来共主持国家“863”重大项目2项,国家自然科学基金项目9项,卫生部临床重点项目1项,省部级科研项目18项
参编著作30 部,主编专著11部。获授权发明专利11项。获得多项省部级科技进步奖,其中包括华夏医学科技奖一等奖,广东省科学技术一等奖,2014年荣获全国五一劳动奖章
